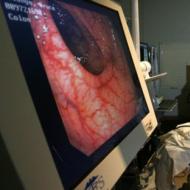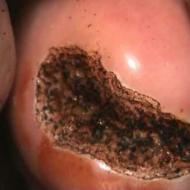
Wyniki histologiczne po biopsji szyjki macicy. Co pokazuje biopsja szyjki macicy, przygotowanie, koszt i recenzje
Biopsja szyjki macicy polega na pobraniu próbki tkanki z powierzchni szyjki macicy w celu zbadania w celu wykrycia komórek nowotworowych. Zabieg ten wykonuje się nie tylko w przypadkach, gdy ginekolog podejrzewa nowotwór, ale także wtedy, gdy kobieta musi poddać się zabiegowi usunięcia polipa lub ektopii (nadżerki).
Biopsja jest najbardziej niezawodną metodą określenia obecności guza nowotworowego. W swojej dokładności przewyższa nawet cytologię (pobieranie komórek poprzez zeskrobanie z dotkniętego lub podejrzanego obszaru błon śluzowych).
Bez biopsji nie da się całkowicie ocenić, czy guz jest złośliwy, dlatego często zabieg poprzedza zabiegi medyczne, które ginekolog planuje przeprowadzić w przyszłości.
Wskazania do zabiegu
- Nadżerka szyjki macicy – jeśli podczas rutynowego badania ginekologicznego lekarz zdiagnozuje ektopię, nie oznacza to, że od razu podejmie się biopsji. Kobietie zostanie zalecone usunięcie dotkniętej tkanki, a przed usunięciem zostanie pobrana jej niewielka część.
- Dysplazja jest konsekwencją zaawansowanej erozji i jest uważana za stan przednowotworowy. Aby określić stopień zaawansowania choroby, przeprowadza się badanie tkanki.
- Obecność brodawek narządów płciowych i polipów w gardle szyjki macicy – jeśli lekarz zdecyduje się je usunąć, zawsze przed zabiegiem wykonuje się biopsję.
- Wszelkie widoczne zmiany w nabłonku - mogą to obejmować nieprawidłową strukturę sieci naczyń, głębokie uszkodzenie tkanek, a także obszary błony śluzowej, które wykazują negatywną reakcję po zabarwieniu roztworem Lugola.
- Leukoplakia - po badaniu widoczny jest wzrost i zgrubienie tkanki w gardle szyjki macicy. Aby ustalić, czy zmiany te są oznaką nowotworu złośliwego, konieczna jest biopsja.
Nie przejmuj się, jeśli ginekolog zaleci biopsję szyjki macicy w celu usunięcia erozji (przed jej usunięciem) - jest to uważane za standardową procedurę, którą przeprowadza się, aby lekarz miał pewność, że nie ma komórek nowotworowych i że leczenie nie wywoła ich dalszy wzrost.
Pobieranie tkanek do badania histologicznego można przeprowadzić na różne sposoby:
- Najczęściej wykonuje się biopsję celowaną. Ginekolog używa specjalnej igły do biopsji.
- Conchotomous – pobieranie próbek tkanek odbywa się za pomocą przyrządu przypominającego przecinaki do drutu. Zwykle stosuje się go w przypadkach, gdy konieczne jest uszczypnięcie nie płaskiego odcinka nabłonka, ale kłykcin lub polipa.
- Pętla – do jej wykonania służy nóż elektryczny. Charakteryzuje się najmniejszą bolesnością spośród wszystkich prezentowanych rodzajów zabiegów.
- Konizacja szyjki macicy – stosowana w przypadkach, gdy potwierdzono obecność dysplazji lub innych zmian złośliwych w nabłonku gardła zewnętrznego.
Oprócz tych metod biopsję można wykonać również za pomocą lasera i fali radiowej. Ale zasada tych technik jest podobna do biopsji pętlowej.
Przygotowanie i etapy biopsji
Konizacja szyjki macicy
Pobieranie tkanek do badania odbywa się dość szybko, z jednego lub kilku obszarów gardła szyjnego. Przed biopsją szyjki macicy należy wziąć higieniczny prysznic, a także unikać podnoszenia ciężkich przedmiotów – może to spowodować zwiększoną utratę krwi podczas pobierania tkanek.
- Początkowo lekarz bada pacjentkę za pomocą wziernika ginekologicznego. Jest to niezbędne do wstępnej oceny skali interwencji małoinwazyjnej.
- Szyjkę macicy barwi się roztworem Lugola, jodem lub roztworem kwasu octowego. Ginekolog przygląda się reakcji tkanek: podejrzane obszary pozostaną białe i niezabarwione. Stamtąd zostanie pobrany kawałek tkanki do badania.
- Do pochwy wprowadza się igłę biopsyjną, po czym lekarz odcina fragment błony śluzowej gardła zewnętrznego. Wiele kobiet interesuje się tym, czy wykonanie biopsji szyjki macicy boli? Ogrodzenie jest oczywiście wrażliwe, ale nie w sposób krytyczny. W większości przypadków pacjent odczuwa jedynie uszczypnięcie (lub kilka uszczypnięć), które trwa od 1 do 2 sekund. W ciągu kilku minut po biopsji może pojawić się kłujący ból.
- Szyjkę macicy i pochwę leczy się roztworem antyseptycznym. Po 2-3 minutach kobieta może opuścić fotel ginekologiczny i wrócić do domu.
Jeśli zaznajomisz się z tym, jak wykonuje się biopsję, pomoże to uniknąć niepotrzebnych obaw przed tym zabiegiem, z powodu których kobiety czasami wahają się przed rozpoczęciem leczenia polipów lub ektopii.
Stan szyjki macicy po zabiegu
Ponieważ operacja jest minimalna, ciężkie krwawienie prawie nigdy nie występuje. W pierwszych godzinach po zabiegu gardło lekko puchnie i zmienia kolor na czerwony. Następnego dnia rana się goi.
W większości przypadków nie obserwuje się krwawej wydzieliny po biopsji szyjki macicy. Tylko czasami, 2-3 godziny po zabiegu, kobiety zauważają na wkładce higienicznej kilka brązowych kropel krwi.
Seks po biopsji jest możliwy nie wcześniej niż 2 tygodnie. Wynika to z niebezpieczeństwa przedostania się organizmów chorobotwórczych do niezagojonej rany.

Usunięty kawałek tkanki przesyłany jest do badania mikroskopowego. Zwykle wynik jest gotowy nie wcześniej niż po 2 - 2,5 tygodniach. Na podstawie uzyskanych danych lekarz ustala schemat leczenia wykrytej u pacjenta choroby. Wyniki biopsji macicy mogą obejmować:
- Brak procesów patologicznych oznacza, że błony śluzowe gardła zewnętrznego są zdrowe, nie wymagają dodatkowego leczenia i nie zakłócają leczenia choroby podstawowej.
- Zmiany łagodne - endometrioza, zapalenie szyjki macicy, nadżerka ektropium, łagodne polipy lub cysty. Wynik analizy pozwala na leczenie pacjentki bez narażania jej życia.
- Stan przedrakowy – najczęściej obejmuje dysplazję szyjki macicy, która pojawia się na skutek zaawansowanej erozji. Wynik tej analizy sygnalizuje lekarzowi ginekologowi, że kobieta potrzebuje pilnej konizacji zewnętrznej części gardła, aby guz nie zajął całego kanału szyjki macicy.
- Zmiany złośliwe – badanie mikroskopowe ujawnia komórki nowotworowe w warstwach nabłonka. Wynik ten oznacza, że lekarz musi przeprowadzić poważniejsze badanie, ustalić stopień zaawansowania nowotworu i ustalić schemat leczenia.
Nie należy samodzielnie interpretować biopsji szyjki macicy. Lepiej pokazać analizę lekarzowi i mieć pewność co do jej dokładnej interpretacji. Miesiączka po tym zabiegu zwykle pojawia się bez opóźnienia, ponieważ pobieranie próbek tkanek nie zakłóca poziomu hormonów kobiety.
Treść
Biopsja szyjki macicy jest uważana za jedną z najczęściej stosowanych metod badań diagnostycznych w ginekologii. Metoda ta polega na wycięciu fragmentu tkanki z części pochwowej szyjki macicy oraz widocznego obszaru kanału szyjki macicy do analizy histologicznej. Obszar szyjki macicy, który uległ zmianom patologicznym, jest szczegółowo badany pod mikroskopem. Biopsja pokazuje strukturę tkanki i skład komórkowy, stopień zmian w jądrze, cytoplazmie, proces podziału komórki i jego charakter, ile mitoz występuje w warstwach i czy występują procesy nietypowe.
Aby wykluczyć nowotwór, wykonuje się biopsję szyjki macicy. Ponieważ podczas badania ginekologicznego we wzierniku wiele patologii wygląda tak samo, badanie histologiczne pod mikroskopem pomaga wydać dokładny werdykt. Po wykonaniu przez lekarza badań cytologicznych (badanie PAP, onkocytologia), otrzymaniu wyniku i określeniu, ile komórek i jaka objętość tkanki uległo zmianom, podejmuje się decyzję o przeprowadzeniu biopsji.
Ile czasu zajmuje przygotowanie wyników biopsji szyjki macicy?, zależy od rodzaju analizy, obciążenia kliniki i personelu, ale wniosek histologiczny można uzyskać średnio po 1,5 - 2 tygodniach od daty porodu. W strukturach niepaństwowych ramy czasowe są skrócone do jednego tygodnia.
Cel biopsji
Kobiety, które corocznie odwiedzają ginekologa, przechodzą kilka badań przesiewowych, które wykazują obecność procesów tła i przedrakowych. Badania takie obejmują:
- skrobanie z kanału szyjki macicy do cytologii;
- Cytologia : wymaz Pap;
- rozmaz flory;
- analiza pod kątem chorób przenoszonych drogą płciową za pomocą PCR;
- rozszerzona kolposkopia;
- Test Digena.
Ginekolog decyduje, ile metod zastosować w każdym konkretnym przypadku. Badanie pacjenta rozpoczyna się od spojrzenia w lusterka. Ta prosta metoda pokazuje, jak bardzo zmieniła się tkanka powierzchniowa części pochwy. Zwykle obszar szyjny ma bladoróżowy kolor, gładką i błyszczącą powierzchnię. Lekarz ocenia ilość wydzieliny zawartej w kanale szyjki macicy i jej charakter: wydzielina powinna być przezroczysta i bezwonna. Ilość zależy od fazy cyklu.
Jeśli specjalista uwidoczni zmiany - przekrwienia lub biało-szare obszary, brodawczaki, polipy, krwawiące nadżerki - przepisuje się badania.
- Rozmaz flory pokazuje, ile leukocytów i nabłonka znajduje się w drogach rodnych kobiety. Analiza ta wykazała obecność flory chorobotwórczej – Trichomonas, gonokoków, Gardnerella, normalnej mikroflory – pałeczek Doderleina. Po barwieniu według Romanovsky-Giemsa metoda wykazuje obecność chlamydii. Na podstawie tej analizy ginekolog w dużej mierze ocenia proces zapalny.
- Test cytologiczny lub test PAP pokazuje, ile komórek uległo zmianom nietypowym, a mianowicie: obecności koilocytów, atypowych komórek nabłonka płaskiego i walcowatego, procesom przedrakowym i nowotworowym. Zaburzenia te spowodowane są utrzymywaniem się i aktywacją wirusa HPV o wysokim onkogennym ryzyku, dlatego kolejnym krokiem będzie analiza HPV metodą PCR i biopsją. Cytogram wykazuje obecność dysplazji, ektopii, raka, stanu zapalnego. Cytologia cieczowa jest uważana za jedno z najbardziej wiarygodnych badań.
- Badanie na obecność różnych typów wirusa HPV przeprowadza się metodą PCR lub za pomocą nowoczesnej analizy, testu Digene, który pokazuje obciążenie wirusem - ile cząstek wirusa znajduje się w kanale szyjki macicy, a także spektrum szczepów.
- Testy STI jest uważana za obowiązkową metodę przesiewową w diagnostyce chorób przenoszonych drogą płciową u kobiet. Analiza pokazuje, ile i jakie rodzaje bakterii i wirusów krążą w kanale szyjki macicy. Do najczęściej odnotowywanych zakażeń mieszanych należą: chlamydia, mocznik i mykoplazmoza, opryszczka narządów płciowych, zakażenie wirusem brodawczaka ludzkiego.
- Kolposkopia pokazuje obecność i obszar zmienionych obszarów nabłonka powłokowego szyjki macicy. Mikroskop ginekologiczny ma zdolność powiększenia nabłonka części pochwowej szyjki macicy od dwudziestu do czterdziestu razy. To, czego lekarz nie widział w lusterkach, pokazuje kolposkopia. Szyjkę macicy leczy się roztworem octowym, a specjalista ocenia, ile naczyń ulega nietypowym zmianom, który obszar szyjki macicy jest pokryty innym rodzajem nabłonka. Nabłonek acetobiały - zbyt blady obszar - wskazuje na dysplazję, leukoplakię, wskazując na aktywację HPV. Naczynia zdrowe reagują na octan skurczem, natomiast naczynia uszkodzone charakteryzują się brakiem reakcji (naczynia atypowe). Zmiany przedrakowe ocenia się na podstawie obecności szorstkiej mozaiki – rozszerzonych naczyń włosowatych szyjki macicy. Leczenie powierzchni narządu jodem pokazuje, ile obszarów nie jest przebarwionych – to one wskazują na ektopię lub dysplazję.

Potwierdzenie dysplazji i ektopii za pomocą testów jest bezpośrednim powodem do wykonania biopsji szyjki macicy. W przypadku zmian zapalnych (endocervicitis) badanie histologiczne nie zawsze jest wskazane.
Rodzaje postępowania
Po otrzymaniu wyników badań związanych z badaniem przesiewowym ginekolog decyduje, jaki rodzaj biopsji szyjki macicy zastosować. Istnieje kilka typów:
- biopsja celowana lub nakłuciowa;
- nóż;
- conchotomous (szczypce ginekologiczne);
- konizacja (laser, fala radiowa);
- biopsja elektropętli;
- łyżeczkowanie;
- okólnik.
W zależności od wykrytych w badaniach zmian stosuje się różne rodzaje biopsji szyjki macicy. Najpopularniejszą metodą jest biopsja celowana lub punkcyjna – technika małoinwazyjna i łatwa w zastosowaniu. Analizę tę stosuje się w przypadku podejrzenia ektopii lub dysplazji 1. stopnia. Bardziej inwazyjne metody – nóż, wycięcie pętli, konizacja, przekroje okrężne – stosuje się w leczeniu kombinacji leukoplakii, dysplazji stopnia 2, 3 i raka nieinwazyjnego. Polipy kanału szyjki macicy wymagają łyżeczkowania. Techniki inwazyjne to zarówno badania, jak i metody usuwania polipów, kłykcin i dysplazji.
Wykonując konizację na potrzeby biopsji, należy wybrać metodę fal radiowych. Techniki laserowe i elektrochirurgiczne prowadzą do zwęglenia krawędzi stożka podczas wycięcia, co może prowadzić do nieprawidłowego rozpoznania histologicznego.
Aby biopsja szyjki macicy dała wiarygodny wynik, specjalista musi jednocześnie uchwycić obszar zdrowy i patologiczny. Wskazuje to na konieczność starannego doboru kliniki do analizy. Tylko doświadczony ginekolog i diagnosta może odpowiednio określić, jak bardzo tkanka ulega zmianie i na jaki proces patologiczny podatna jest szyjka macicy.
Wiele kobiet interesuje, ile dni po miesiączce powinno upłynąć, zanim zostanie wykonana biopsja szyjki macicy? Ustalono, że najkorzystniejszymi dniami na wykonanie analizy są dni 7–14 cyklu.
Normalny wynik biopsji
Biopsja szyjki macicy pokazuje główne cechy tkanek, skład komórkowy, strukturę jądra i cytoplazmy, procesy podziału, liczbę jąder i patologicznych wtrąceń w cytoplazmie. Wszystkie terminy, które zostaną wskazane w zakończeniu, są związane z kształtem elementów komórkowych i jądra, rodzajem tkanki i jej strukturą.
Zdrowa szyjka macicy w części pochwowej posiada nabłonek wielowarstwowy płaski, który budową przypomina skórę, ale nie ma zdolności do rogowacenia. Zwykle składa się z 3 warstw.
- Główny lub podstawowy– warstwa bezpośrednio przylega do błony podstawnej tkanki łącznej, pod którą znajdują się już mięśnie. Komórki tej warstwy są duże i okrągłe (w kształcie pryzmatu).
- Średnie lub kolczaste– razem z warstwą podstawną tworzą warstwę zarodkową.
- Powierzchowne – elementy są płaskie, ich żywotność wynosi pięć dni, po czym odklejają się i odnawiają.
Kanał szyjki macicy ma inny rodzaj tkanki - jednowarstwowy nabłonek gruczołowy (cylindryczny lub pryzmatyczny). Elementy komórkowe są wydłużone, prostokątne, a pomiędzy nimi znajdują się gruczoły.
Specjalną strukturą szyjki macicy, która najczęściej podlega patologii, jest strefa przejściowa - miejsce, w którym łączą się dwa rodzaje nabłonka. W histologii nazywa się to nabłonkiem metaplastycznym.
Błona podstawna występuje w kanale szyjki macicy w taki sam sposób, jak w części pochwowej szyjki macicy.
Zdrowa kobieta otrzymuje „negatywny wynik” biopsji, co może mieć dwie interpretacje.
- „Bez patologii” - analiza pokazuje, ile komórek tworzy wielowarstwowy nabłonek płaski, jaki jest kształt elementów komórkowych w warstwie cylindrycznej, budowa gruczołów. Tkanki nie ulegają zmianie i są umiejscowione w miejscach odpowiadających normalnej anatomii.
- „Drobne zmiany” – wynik ten opisuje jedynie zmiany w kształcie komórki.
Jeśli podczas biopsji szyjki macicy wniosek wskazuje na metaplazję – oznacza to, że obszar do analizy został pobrany ze strefy przejściowej. Wynik ten jest normą, przy braku innych oznak patologii.
Patologia
Wynik biopsji może zawierać nazwę zidentyfikowanej choroby i charakterystykę struktur.

Łagodne patologie tła obejmują:
- ektopia;
- erodowana ektropium (wywinięcie szyjki macicy);
- endometrioza;
- zapalenie szyjki macicy.
Stany przedrakowe obejmują:
- dysplazja łagodna (CIN 1, ASCUS lub ASC-H), umiarkowana (CIN 2, LSIL), ciężka (CIN 3, HSIL);
- leukoplakia z atypią;
- gruczolakowatość;
- erytroplakia;
- polipowatość;
- kłykciny.
Biopsja szyjki macicy wykazuje raka, zarówno przedinwazyjnego, jak i inwazyjnego.
Aby oznaczyć określone zmiany w tkankach, histolodzy posługują się specyficzną terminologią.
- Koilocyty - wskazują na infekcję wirusem brodawczaka spowodowaną HPV o wysokim onkogennym ryzyku. Najczęściej koilocytoza jest charakterystyczna dla ciężkiej dysplazji (CIN 3 lub HSIL lub Papanicolaou typu 4). Histolog może wskazać, ile takich komórek zostało zidentyfikowanych, na przykład czy są pojedyncze, czy wielokrotne. Koilocyty wydają się puste. Jądra ulegają degeneracji, a wokół nich tworzą się wakuole. Oznacza to, że w każdej chwili mogą przerodzić się w nowotwór.
- Komórki atypowe w nabłonku wielowarstwowym płaskim - kształt i wielkość elementów komórkowych zmieniają się na nieregularne, mogą zawierać kilka jąder, jądra są powiększone. Analiza biopsji wskazuje, ile ich znajduje się w biopsji. Te wyniki biopsji szyjki macicy często wskazują na dysplazję lub nowotwór, rzadziej na stan zapalny.
- Akantoza – zwiększa się liczba komórek pośredniej warstwy kolczastej, może być wskazówką, ile z tych komórek jest uwidocznionych. Ten wynik analizy biopsji szyjki macicy jest typowy dla infekcji HPV, w szczególności brodawczaków, dysplazji i leukoplakii.
- Rogowacenie – pokazuje stopień aktywacji wirusa HPV, czyli leukoplakię lub brodawczaka. Występuje rogowacenie nabłonka płaskiego. Diagnosta wskazuje, ile jest takich komórek. Jeśli jest ich wiele, mówią o hiperkeratozie;
- Dystrofia nabłonkowa - podział i dojrzewanie ulegają spowolnieniu, tkanki stają się cieńsze. Wskazuje stan zapalny lub stan okołomenopauzalny.
- Endometrioza to pojawienie się endometrium w szyjce macicy.
- Naciek leukocytów – duża liczba leukocytów, część z nich ulega zniszczeniu. Może pojawić się informacja o liczbie białych krwinek. Wynik biopsji szyjki macicy wskazuje na stan zapalny.
- Przerost gruczołów - komórki gruczołów zwiększają rozmiar i liczbę, kontury są nierówne, jądra ulegają zmianie. Analiza wskazuje na gruczolakowatość.
- Proliferacja – błona komórkowa jest cieńsza, komórki są małe, a ich liczba duża.
Jeśli wynik biopsji wykaże raka, wówczas wniosek wskaże kombinację opisanych terminów, ale liczba atypowych komórek będzie duża, wyraźna będzie proliferacja i rogowacenie, odnotowane zostaną nowe naczynia i nie będzie warstw nabłonka . Jeśli proces nie dotarł do błony podstawnej, mówimy o raku przedinwazyjnym, w przypadku kiełkowania błony podstawnej mówimy o raku inwazyjnym.
Wszystkie materiały znajdujące się na stronie zostały przygotowane przez specjalistów z zakresu chirurgii, anatomii i dyscyplin specjalistycznych.
Wszystkie zalecenia mają charakter orientacyjny i nie można ich stosować bez konsultacji z lekarzem.
Patologia szyjki macicy jest niezwykle powszechna. Według różnych źródeł pewne zmiany w tym zakresie stwierdza się przynajmniej u co drugiej kobiety, niezależnie od wieku i trybu życia. Liczby te są niezwykle alarmujące, ponieważ rak szyjki macicy pozostaje jednym z najczęstszych nowotworów w krajach rozwijających się oraz w krajach o wysokim poziomie opieki medycznej.
Do wczesnego wykrywania zmian w szyjce macicy stosuje się różne metody - od badania po biopsję szyjki macicy, która jest uważana za procedurę najbardziej pouczającą, pozwalającą z absolutną dokładnością określić charakter procesu patologicznego, potwierdzić lub wykluczyć możliwość złośliwy wzrost.

jeden rodzaj biopsji szyjki macicy
Biopsję wykonuje się zarówno u młodych dziewcząt, jak i u kobiet, które weszły w okres menopauzy, jednak wskazania do jej wykonania muszą być jasno określone, aby wykluczyć możliwość nieuzasadnionych interwencji, szczególnie u nieródek.
Biopsja szyjki macicy od dawna stała się rutynową procedurą diagnostyczną, którą może wykonać każdy ginekolog. Jest bezpieczny, łatwy w wykonaniu, nie wymaga znieczulenia i jest krótkotrwały, a ryzyko powikłań jest minimalne. Jest przepisywany szerokiemu gronu pacjentów, gdy w szyjce macicy zostaną zidentyfikowane podejrzane zmiany.
Często biopsja ma również charakter terapeutyczny. Dotyczy to sytuacji, gdy w szyjce macicy występują niewielkie zmiany patologiczne, które są całkowicie usuwane i wysyłane do badania patologicznego, to znaczy lekarz osiąga dwa cele jednocześnie: ustalenie dokładnej diagnozy i całkowite wyeliminowanie procesu patologicznego.
Wiadomo, że im szybciej lekarz wykryje chorobę, tym łatwiej będzie ją wyleczyć. Dotyczy to przede wszystkim nowotworów, które tylko wcześnie wykryte zapewniają dobrą przeżywalność. Biopsja pozwala nie tylko postawić dokładną diagnozę istniejącego guza, ale także założyć jego duże prawdopodobieństwo w przypadku ciężkiej dysplazji, uszkodzenia wirusowego i innych niebezpiecznych zmian w narządzie.
Wczesna diagnostyka pozwoli na szybkie opracowanie planu leczenia, prowadzenie dynamicznego monitorowania pacjentki i pozwoli zapobiec nowotworowi lub całkowicie się go pozbyć, dlatego nie do przecenienia jest rola biopsji jako głównego źródła informacji.
Kiedy konieczna jest biopsja?
Teoretycznie podstawą badania mógłby być dowolny proces patologiczny w szyjce macicy, jednak ze względu na inwazyjność zabiegu, nie jest on wykonywany u absolutnie wszystkich pacjentek. Niektóre choroby nie wymagają szczegółowego potwierdzenia morfologicznego i nie stanowią zagrożenia dla życia, dlatego można zrezygnować z biopsji.
W przypadku młodych dziewcząt i nieródek podejście do przepisywania biopsji jest jeszcze bardziej rygorystyczne, chociaż uważa się, że sam zabieg nie wiąże się z powikłaniami i rzadko prowadzi do pozostawienia blizn. Aby uniknąć ewentualnych problemów z ciążą w przyszłości, należy odmówić niepotrzebnych biopsji, które w taki czy inny sposób uszkadzają powierzchnię narządu.
Biopsję szyjki macicy wykonuje się, gdy:
- Identyfikacja podejrzanych zmian ogniskowych podczas kolposkopii;
- Słabe wyniki analizy cytologicznej nabłonka szyjki macicy;
- Podejrzenie lub rozpoznanie raka podczas kolposkopii.
Biopsję poprzedza badanie kolposkopowe szyjki macicy i rozmaz cytologiczny. które mogą budzić podejrzenie raka lub wysokie ryzyko jego wystąpienia w najbliższej przyszłości. Podczas kolposkopii ginekolog może wykryć białe obszary nabłonka pod wpływem kwasu octowego, brak reakcji na jod i zniszczone czerwone obszary. Cytologia dostarcza informacji o budowie komórek, ich aktywności proliferacyjnej i obecności atypii.
Wykonanie biopsji pod kontrolą kolposkopu zwiększa wartość analizy morfologicznej, ponieważ lekarz działa precyzyjnie i pobiera najbardziej zmienione fragmenty szyjki macicy.

Za najbardziej przekonujący powód przepisania biopsji uważa się podejrzenie nowotworu lub początek transformacji nowotworowej istniejących zmian nienowotworowych. Szczegółowe badanie mikroskopowe pozwala rozróżnić proces łagodny, ciężką dysplazję, raka inwazyjnego lub raka, który nie zaczął jeszcze rosnąć pod warstwą nabłonka. Dalsza taktyka leczenia będzie zależeć od wyników badania.
Innym powodem wykonania badania patomorfologicznego może być obecność zmian strukturalnych w szyjce macicy z infekcją potwierdzoną metodą PCR wysoce onkogennymi szczepami wirusa brodawczaka ludzkiego. Sam wirus jest w stanie wywołać zmiany widoczne dla oka, przypominające raka, jednak dopiero badanie histologiczne może pomóc w odróżnieniu rzeczywistego nowotworu od zmian wywołanych działaniem wirusa w nabłonku.
Biopsję szyjki macicy w kierunku erozji (prawda) wykonuje się rzadko ze względu na jej kruchość i niskie ryzyko nowotworu złośliwego, natomiast endocerwikoza (pseudoerozja), często określana nieprawidłowym terminem „erozja”, może równie dobrze powodować nowotwór złośliwy. W przypadku pseudoerozji wskazane jest badanie morfologiczne, gdy istnieje powód, aby założyć złośliwą transformację w ogniskach gruczołów erozyjnych.
Bezwzględne wskazanie do biopsji szyjka macicy to widoczne dla oka ognisko przypominające guz, egzofityczne, wystające narośla nabłonkowe, szczególnie z owrzodzeniami, wtórnym stanem zapalnym i dużą ilością krwawiących naczyń.
Przeszkody do zbadania są nieliczne ze względu na ich niski traumatyczny charakter. Uważa się je za:
- Patologia hemostazy ze względu na ryzyko krwawienia;
- Miesiączka;
- Ostre zmiany zapalne, zaostrzone przewlekłe infekcje dróg rodnych (po całkowitym wyeliminowaniu procesu zapalnego biopsję można uznać za bezpieczną).
Ciążę uważa się za względne przeciwwskazanie do zabiegu, w krótkim okresie może spowodować samoistne poronienie, w dłuższej perspektywie może spowodować przedwczesny poród. Za najbezpieczniejszy okres inwazyjnej diagnostyki patologii szyjki macicy uważa się drugi trymestr ciąży.
Jeśli patologia szyjki macicy wykryta podczas ciąży nie wymaga natychmiastowej biopsji, lekarz woli ją odłożyć i zrobić po porodzie. Jeśli u kobiety w ciąży istnieje duże prawdopodobieństwo rozwoju nowotworu złośliwego, a wyniki badania cytologicznego są słabe, ginekolog może nawet nalegać na wykonanie biopsji. Czasami, aby zachować życie i zdrowie pacjentki, ciąża musi zostać przerwana.
Przygotowanie do badania
Przygotowanie do rutynowej biopsji szyjki macicy obejmuje szereg standardowych badań, które można wykonać w Twojej klinice. Zalecane są ogólne i biochemiczne badania krwi, koagulogram i badanie na kiłę, zapalenie wątroby i HIV.
 Przed zabiegiem kobieta musi zgłosić się do ginekologa i poddać się kolposkopii z pobranymi wymazami cytologicznymi i mikroflorą pochwy. W razie potrzeby wykonuje się USG wewnętrznych narządów płciowych.
Przed zabiegiem kobieta musi zgłosić się do ginekologa i poddać się kolposkopii z pobranymi wymazami cytologicznymi i mikroflorą pochwy. W razie potrzeby wykonuje się USG wewnętrznych narządów płciowych.
Badaniu towarzyszy uszkodzenie zewnętrznej warstwy narządu, dlatego należy je przepisać w pierwszej fazie cyklu miesiączkowego (w dniach 5-7), aby wada została nabłonkowa podczas następnej miesiączki.
Na dwa dni przed zabiegiem należy unikać współżycia płciowego, podmywania, stosowania czopków dopochwowych, maści, kapsułek, a także nie należy stosować tamponów, gdyż wszystko to może zafałszować wynik badania. Planując znieczulenie ogólne, kobieta nie powinna jeść ani pić płynów od godziny 18:00 w dniu poprzedzającym badanie.
Po wykonaniu badań i czynności przygotowawczych pacjentka musi wyrazić pisemną zgodę na pobranie tkanki do badań.
Metody i techniki pobierania tkanek
W zależności od techniki pobierania tkanki do badania histologicznego wyróżnia się:
- Biopsja fal radiowych;
- Conchotomiczny;
- Celowanie (przebicie);
- Pętla;
- Laser;
- Resekcja klinowa.
Biopsja fal radiowych
Trendem w chirurgii ostatnich lat jest poszukiwanie jak najmniej traumatycznych i małoinwazyjnych metod diagnostyki i leczenia, które nie towarzyszą powikłaniom, a mają charakter wysoce pouczający. Jedną z nich jest metoda fal radiowych. Ma wiele zalet i jest preferowany dla kobiet w każdym wieku z jakąkolwiek patologią szyjki macicy.

biopsja fal radiowych przy użyciu urządzenia Surgitron
Biopsja fal radiowych polega na działaniu wysokiej temperatury na komórki, których płynna część odparowuje. Głównym instrumentem w tym przypadku jest pętla, przez którą przechodzą fale radiowe o wysokiej częstotliwości. Pętla nie dotyka wyciętej tkanki, to znaczy metoda jest bezdotykowa. Parowaniu tkanek towarzyszy powstawanie pary, która koaguluje naczynia krwionośne, zapobiegając krwawieniu.
Biopsja radiowa jest praktycznie bezbolesna, pozwala zachować integralność zarówno usuniętego fragmentu tkanki, jak i otaczających ją tkanek, dlatego ma charakter wysoce pouczający i mało traumatyczny. Ryzyko oparzeń, blizn i powikłań infekcyjno-zapalnych jest niezwykle niskie, podobnie jak ryzyko infekcji spowodowanej dezynfekującym działaniem fal radiowych. Gojenie przebiega znacznie szybciej niż po konwencjonalnych zabiegach chirurgicznych.
Technika fali radiowej jest preferowana w przypadku nieródek, które później planują ciążę, ponieważ nie pozostawia deformacji blizn, a zatem nie ma ryzyka poronienia lub poronienia.
Biopsję radiową można wykonać w warunkach ambulatoryjnych, bez znieczulenia, bez specjalnego przygotowania, jest prosta w wykonaniu i dostępna dla szerokiego grona pacjentów. Do jej przeprowadzenia wykorzystuje się urządzenie Surgitron, które dostępne jest w wielu poradniach przedporodowych i szpitalach ginekologicznych.
Dzięki wymienionym zaletom metody biopsja radiowa jest praktycznie pozbawiona przeciwwskazań. Nie można go wykonać u pacjentów z rozrusznikiem serca i być może jest to jedyny powód, dla którego należy porzucić tę metodę diagnostyczną na rzecz standardowej operacji.
Biopsja punkcyjna (ukierunkowana).
Biopsja celowana pozostaje jedną z najpowszechniejszych metod pozyskiwania tkanki szyjki macicy do analizy morfologicznej. Przeprowadza się je pod kontrolą kolposkopii, a lekarz wycina te fragmenty tkanek, które w badaniu wydają się najbardziej podejrzane. Materiał w postaci kolumny pobiera się za pomocą igły nakłuwającej.
Biopsję punkcyjną wykonuje się w poradniach przedporodowych i nie wymaga specjalnego przygotowania ani znieczulenia. Subiektywne nieprzyjemne odczucia są krótkotrwałe i ograniczają się do sekund, w których igła wchodzi w grubość narządu.
Technika konchotomiczna
Biopsję konchotomiczną wykonuje się specjalnym narzędziem (konchotomem) przypominającym nożyczki. Nie wymaga również hospitalizacji, jednak może być bolesny i najczęściej towarzyszy mu znieczulenie miejscowe.
Biopsja pętlowa i laserowa

biopsja pętlowa
Biopsja pętlowa polega na wycięciu tkanki za pomocą prądu elektrycznego przepływającego przez specjalną pętlę. Wycięcie elektryczne jest bolesne i dlatego wymaga znieczulenia miejscowego, ale nie wymaga hospitalizacji.
Wycięcie tkanki prądem elektrycznym jest dość traumatyczne, wada powoduje blizny i nabłonek przez kilka tygodni, a kobieta może skarżyć się na krwawą wydzielinę z dróg rodnych.
Po działaniu pętli elektrycznej istnieje ryzyko powstania gęstych blizn deformujących szyjkę macicy, co będzie kolidować z ciążą w przyszłości, dlatego ta metoda biopsji jest wyjątkowo niepożądana u nieródek planujących mieć dzieci.
Biopsja laserowa polega na wykorzystaniu wiązki lasera jako narzędzia tnącego. Manipulacji tej towarzyszy ból, dlatego odbywa się to w znieczuleniu ogólnym. Zalety: szybkie gojenie i małe prawdopodobieństwo deformacji blizn.
Biopsja klinowa (konizacja)

biopsja klinowa
Podczas resekcji klinowej lekarz pobiera materiał w kształcie stożka, który obejmuje zarówno nabłonek powierzchniowy, jak i warstwę leżącą pod nim. Ten rodzaj biopsji uważa się za rozszerzony, ponieważ do usuniętego fragmentu narządu pobierane są zarówno tkanki zmienione chorobowo, jak i otaczające je, co pozwala na zbadanie obszaru przejściowego i wykorzystanie tego rodzaju biopsji jako środka terapeutycznego.
Konizacja szyjki macicy jest traumatyczna, ponieważ przeprowadza się ją zwykłym skalpelem, bez użycia prądu elektrycznego lub fal radiowych. Zabieg ten jest bolesny i wymaga znieczulenia od miejscowego po znieczulenie ogólne lub podpajęczynówkowe.
Biopsja okrężna
Jedną z możliwości chirurgicznego wycięcia fragmentu szyjki macicy do analizy histologicznej jest biopsja okrężna, podczas której za pomocą skalpela lub noża radiowego usuwa się duży odcinek szyjki macicy wraz z początkową częścią kanału szyjki macicy.
Biopsja okrężna jest traumatyczna i wykonywana jest na sali operacyjnej, zawsze w znieczuleniu. Jeśli podczas tej operacji zostanie usunięty cały zmieniony patologicznie obszar tkanki, wówczas manipulacja ma charakter diagnostyczny i terapeutyczny.
Łyżeczkowanie szyjki macicy

łyżeczkowanie szyjki macicy
Łyżeczkowanie szyjki macicy jest uważane za radykalnie odmienną metodę biopsji szyjki macicy. Jego celem jest diagnostyka patologii kanału szyjki macicy poprzez zeskrobanie jej błony śluzowej, przeprowadzane w znieczuleniu miejscowym. Powstałą tkankę umieszcza się w formaldehydzie i wysyła do laboratorium.
Technika wykonania biopsji nie jest trudna dla doświadczonego specjalisty. Jeżeli planowany jest zabieg ambulatoryjny, kobieta powinna zgłosić się do kliniki o wyznaczonej godzinie z wynikami badań. Pacjentka przebywa na fotelu ginekologicznym, w pochwie umieszcza się specjalne lusterko poprawiające widoczność, istnieje możliwość kontroli kolposkopowej.
Jeśli badanie może powodować ból, szyjkę macicy nakłuwa się miejscowym środkiem znieczulającym, a następnie wycina się dotknięty obszar za pomocą skalpela, noża radiowego, konchotomu lub pętli elektrycznej, którą natychmiast umieszcza się w pojemniku z formaldehydem i wysyła do laboratorium patohistologicznego.
Podczas biopsji w znieczuleniu ogólnym anestezjolog rozmawia z kobietą przed zabiegiem, a podczas pobierania tkanek pacjentka śpi i nie odczuwa bólu. Podczas znieczulenia rdzeniowego pacjent nie śpi, ale nie odczuwa dyskomfortu w wyniku manipulacji na szyjce macicy.
Pobranie materiału do badania trwa średnio około pół godziny, w przypadku znieczulenia ogólnego operacja trwa do półtorej godziny. Po biopsji ambulatoryjnej pacjentka może od razu wrócić do domu, a w trakcie badania w znieczuleniu pozostaje w klinice do 10 dni, w zależności od stanu chorobowego.
Większość kobiet poddawanych biopsji szyjki macicy obawia się możliwego bólu podczas badania. Odczucia będą zależeć od rodzaju manipulacji: podczas nakłucia i biopsji fal radiowych kobieta nie odczuje bólu, w niektórych przypadkach nie jest konieczne nawet znieczulenie miejscowe. Biopsja skalpelem, pętlą i technikami laserowymi jest dość bolesna, ale leki przeciwbólowe i znieczulenie pomagają przetrwać ból.
Okres pooperacyjny i możliwe powikłania
W większości przypadków po biopsji szyjki macicy kobiety czują się zadowalająco, ewentualne bóle łagodzą leki przeciwbólowe, a ich zdolność do pracy nie jest upośledzona. Niezależnie od metody pobrania tkanki, po jej wycięciu pojawia się krwawienie o różnym nasileniu i czasie trwania.
Wydzielina po biopsji nie jest zbyt obfita i utrzymuje się przez kilka dni. W przypadku małoinwazyjnych metod pobierania tkanek przeszkadzają one przez kolejne 2-3 dni, natomiast biopsja pętlowa, elektrokonizacja lub technika nożowa dają dość wyraźne krwawienie w ciągu tygodnia, po czym wydzielina staje się plamista i może występować przez dłuższy czas kolejne 2-3 tygodnie.
Po biopsji lekarze zdecydowanie nie zalecają stosowania tamponów, podmywania i wznawiania aktywności seksualnej do czasu całkowitego ustania krwawienia. Należy unikać wizyt na basenie, łaźni, saunie oraz podnoszenia ciężarów większych niż 3 kg przez kolejne 2 tygodnie po badaniu lub dłużej, jeśli wydzielina nie ustąpiła.
Wśród skarg zgłaszanych przez pacjentki, które przeszły biopsję szyjki macicy, może być ból w podbrzuszu i narządach płciowych. Są one związane z urazem szyjki macicy i z reguły szybko ustępują samoistnie. W niektórych przypadkach ginekolodzy zalecają przyjmowanie leków przeciwbólowych w pierwszych dniach po zabiegu.
Negatywne konsekwencje biopsji szyjki macicy są bardzo rzadkie, ale nadal nie są wykluczone. Wśród nich najbardziej prawdopodobne są krwawienia i infekcje, a także deformacja blizny w długotrwałym okresie po resekcji skalpelem, konchotomem lub prądem elektrycznym.
Kobietę należy zaalarmować w przypadku obfitego krwawienia, upławów utrzymujących się dłużej niż 2-3 tygodnie, gorączki, mętnej i cuchnącej wydzieliny z dróg rodnych. Objawy te są powodem do pilnej konsultacji z lekarzem.
Interpretacja wyników biopsji szyjki macicy
Często najbardziej bolesną rzeczą dla kobiety nie jest sama biopsja, ale czas oczekiwania na jej wynik, który może trwać nawet 10 dni lub dłużej. Zwykle odpowiedź jest gotowa w ciągu 5-7 dni, a kobieta idzie po niego do lekarza. Lepiej nie angażować się w działalność amatorską i nie próbować samodzielnie rozszyfrować wyników, ponieważ nieznane terminy i ich nieprawidłowa interpretacja doprowadzą do błędnych wniosków.

Najczęstsze procesy pojawiające się we wnioskach patologów na podstawie wyników biopsji szyjki macicy to:
- Ostre lub przewlekłe zapalenie szyjki macicy - zapalenie szyjki macicy;
- Pseudoerozja (endocervicosis) - prosta, gruczołowa, brodawkowata, naskórkowa - ektopia walcowatego nabłonka szyjki macicy;
- Wirusowa koilocytoza nabłonka wielowarstwowego płaskiego (MSE) – pośrednio wskazuje na uszkodzenie szyjki macicy przez wirusa brodawczaka;
- Dysplazja nabłonkowa od małej do ciężkiej;
- Brodawki płaskie lub narządów płciowych są wynikiem działania wirusa brodawczaka;
- Leukoplakia (rogowacenie) nabłonka płaskonabłonkowego powłokowego szyjki macicy wymaga obserwacji ze względu na ryzyko nowotworu złośliwego.
Interpretacji wyników powinien dokonać lekarz prowadzący, który na podstawie otrzymanych informacji zaleci właściwe leczenie. W przypadku zmian zapalnych, uszkodzeń wirusowych, pseudonadżerek wskazana jest zachowawcza terapia przeciwwirusowa, przeciwbakteryjna i przeciwzapalna, a stan kobiety podlega dynamicznemu monitorowaniu.
Znacznie poważniejszym problemem jest dysplazja - proces przedrakowy, ale nawet przy takim wniosku jest przedwczesne panikowanie. W przypadku dysplazji łagodnego i umiarkowanego stopnia można dodatkowo leczyć zachowawczo, jeśli zmiany zostały całkowicie usunięte w drodze biopsji, w przeciwnym razie należy je wyciąć podczas ponownej interwencji.
W przypadku ciężkiej dysplazji lekarz zaleci wycięcie ogniska patologicznego w celu zapobiegania transformacji nowotworowej, aktywne leczenie przeciwwirusowe w przypadku diagnostyki HPV i leczenie infekcji.
Film: lekarz o biopsji szyjki macicy, wskazaniach, sposobie przeprowadzenia zabiegu
Aktualizacja: październik 2018 r
Biopsja szyjki macicy polega na „odcięciu” fragmentu błony śluzowej z podejrzanego obszaru szyjki macicy. Biopsja dowolnego narządu jest najpewniejszą metodą postawienia ostatecznej diagnozy, ponieważ bada się bezpośrednio tkankę patologiczną, co w tym przypadku stanowi unikalny sposób na określenie rodzaju choroby i, co najważniejsze, na wczesnym etapie wykrycie zmian nowotworowych. wczesny etap. Nie wymaga to nacinania brzucha ani klatki piersiowej. Zabieg przeprowadza się dość szybko i najczęściej nie wymaga hospitalizacji.
Z anatomii
Wydawałoby się, że samo określenie „szyjka macicy” sugeruje, że szyjka macicy jest częścią czegoś. Historycznie rzecz biorąc, tak jest, istnieje ciało macicy i szyjka macicy. Jednak po wielu latach obserwacji, leczeniu różnorodnych patologii i monitorowaniu kobiet w ciąży zaczęła pojawiać się opinia, że szyjka macicy to wciąż bardzo szczególny organ, mający swoją budowę strukturalną i specyficzne choroby.
Normalna długość szyjki macicy wynosi około 3-4 cm, szerokość około 2,5-3 cm, jej kształt jest cylindryczny, gardło zewnętrzne otwiera się do pochwy, a gardło wewnętrzne otwiera się do jamy macicy.
Zwracamy uwagę na ten aspekt, ponieważ choroby szyjki macicy nie są obecnie wcale rzadkością, nawet wśród młodych i nieródek.
Jest to tym bardziej niepokojące, że szyjka macicy jest narządem dostępnym wizualnie. I według wszelkich standardów pacjentka powinna odwiedzać ginekologa raz w roku. I podczas tej wizyty musi przejść wymaz na florę (aby ustalić, czy nie ma stanu zapalnego, dysbiozy pochwy itp.) i badanie cytologiczne szyjki macicy (zeskrobanie z szyjki macicy w poszukiwaniu komórek nowotworowych), a lekarz również bada szyjkę macicy we wzierniku.
Wskazania lub kto powinien poddać się biopsji szyjki macicy
Dysplazja szyjki macicy
Dysplazja szyjki macicy to nietypowe (patologiczne) zmiany w tkance pochwowej części szyjki macicy. W przeciwieństwie do erozji, dysplazja wnika głębiej, ma trzy etapy i zagraża rozwojowi procesu patologicznego aż do raka. W takich przypadkach diagnostyka instrumentalna i laboratoryjna odgrywa kluczową rolę, ponieważ kobieta może niepokoić się niczym aż do ciężkiego stadium choroby. Nie ma bólu, żadnych nietypowych upławów, żadnych nieregularnych miesiączek. Podczas wykonywania biopsji trafność diagnozy wynosi niemal stuprocentowa, co pozwala na możliwie najszybsze podjęcie decyzji o leczeniu/operacji/obserwacji.
Ektopowa szyjka macicy
Ektopia szyjki macicy to stan, w którym tkanka normalnie zlokalizowana w kanale szyjki macicy (wewnątrz szyjki macicy) wydaje się „wypełzać” i znajdujemy ją na zewnętrznym ujściu szyjki macicy. Stan ten sam w sobie nie jest niebezpieczny, jednak aby się uspokoić i po prostu raz w roku poddać się rutynowej obserwacji, należy wykluczyć poważniejsze diagnozy.
Leukoplakia szyjki macicy
Leukoplakia to powstawanie „białych płytek” na błonie śluzowej szyjki macicy. Samo słowo „leukoplakia” oznacza „białą płytkę nazębną”. Na szyjce macicy pojawiają się obszary, które mają gęstszą strukturę i są nierównomiernie zabarwione podczas kolposkopii. Podczas wykonywania biopsji zostaje rozwiązane podstawowe pytanie - czy jest to zwykła leukoplakia i czy można ją zaobserwować, czy też jest to leukoplakia atypowa (stan przednowotworowy), którą należy aktywnie leczyć. Leczenie w tym przypadku może obejmować bardzo szeroki zakres interwencji, począwszy od zniszczenia (prąd elektryczny, laser), aż po usunięcie części lub całej szyjki macicy.
Polipy szyjki macicy
Polipy szyjki macicy to wyrostki błony śluzowej przypominające brodawki o zróżnicowanym, często mieszanym pochodzeniu (zaburzenia równowagi hormonalnej, infekcje przenoszone drogą płciową, urazy mechaniczne podczas aborcji i łyżeczkowania diagnostycznego, zmiany związane z wiekiem).
Polipy mogą nie objawiać się w żaden sposób, a następnie podczas badania przez ginekologa staje się to darem niebios. Lub może się zdarzyć, że kobieta przychodzi właśnie z skargami na plamienie po stosunku płciowym, bólem i innymi objawami. W każdym przypadku polipy należy usunąć i zbadać histologicznie. I w tym przypadku także najbardziej boimy się raka szyjki macicy.
Condylomy kończyste
Brodawki narządów płciowych lub brodawki odbytowo-płciowe to formacje na błonach śluzowych (w tym szyi) i skórze. Choroba ta jest wywoływana przez wirusa brodawczaka ludzkiego i grozi również przekształceniem się w raka. Biopsja pozwala określić, na jakim etapie jest obecnie choroba i czy konieczne jest podjęcie bardziej aktywnych działań niż obserwacja i leczenie farmakologiczne (leki przeciwwirusowe).
Wątpliwy lub nieprawidłowy wynik testu Papanicolaou (test Pap)
Badanie Pap lub znana „cytologia” z szyjki macicy to badanie przesiewowe, czyli badanie przeprowadzane u wszystkich kobiet, które bez wyjątku zgłaszają się przynajmniej raz w roku. Jest to konieczne w celu zidentyfikowania podejrzenia nowotworu. Jeśli zeskrobanie szyjki macicy ujawni podejrzenie obecności komórek nowotworowych, nie wahaj się i wykonaj biopsję.
Zmiany wykryte podczas kolposkopii
Kolposkopia to badanie szyjki macicy pod mikroskopem, podczas gdy szyjkę macicy traktuje się roztworami jodu i kwasu acetylooctowego. Istnieją standardy dotyczące prawidłowego wyglądu szyjki macicy i leczenia roztworami. Jeżeli obraz kolposkopowy nie jest prawidłowy, należy pogłębić diagnostykę, a w niektórych przypadkach wykonać biopsję.
Wykrywanie infekcji HPV
HPV (wirus brodawczaka ludzkiego) to wirus onkogenny przenoszony drogą płciową, który może powodować rozwój raka szyjki macicy. HPV ma wiele szczepów (rodzajów wirusa), które są w różnym stopniu niebezpieczne i powodują różne rodzaje zmian chorobowych (od brodawczaków i brodawek odbytowo-płciowych po raka). Jeżeli badanie wykaże w zeskrobaniu obecność HPV wysokiego ryzyka onkogennego (16, 18, 31, 33, 39), wówczas wskazane jest maksymalne zbadanie go. Rak szyjki macicy wykryty we wczesnym stadium, szczególnie rak in situ, jest wysoce uleczalny i rzadko nawraca.
Rak in situ to dosłownie „rak na miejscu”, czyli niewielka akumulacja komórek nowotworowych, które jeszcze się nie rozprzestrzeniły i mają szansę na całkowite wyleczenie.
Przeciwwskazania do biopsji szyjki macicy
Ostre zapalenie szyjki macicy lub pochwy
Zapalenie pochwy jest tymczasowym przeciwwskazaniem do biopsji. Biopsja wiąże się z urazem błon śluzowych, a jeśli występuje infekcja, proces może się rozprzestrzenić i pogłębić, co spowoduje dodatkowe problemy i może być obarczone powikłaniami.
I i III trymestr ciąży
W pierwszym trymestrze manipulacja szyjką macicy może wywołać ryzyko poronienia. Wynika to z mechanicznego działania na tkankę szyjki macicy, bólu i ryzyka zapalenia.
W drugim trymestrze sytuacja jest pod wieloma względami najbardziej stabilna, dziecko już rośnie, jest mocno przywiązane (w przeciwieństwie do pierwszego trymestru), ale nie jest jeszcze tak duże.
W trzecim trymestrze ciąży dziecko jest już duże, szyjka macicy w naturalnych warunkach ulega skróceniu, a jeśli dodamy do tego naszą interwencję, możemy wywołać przedwczesny poród. W takim przypadku zabiegi diagnostyczne należy odłożyć do „po porodzie”. Po porodzie kobieta powinna zgłosić się do miejscowego ginekologa (lub ginekologa, który był odwiedzany w czasie ciąży) kilka dni po wypisaniu ze szpitala położniczego, a następnie po 1,5-2 miesiącach. To już podczas drugiej wizyty należy podjąć decyzję, czy potrzebne jest pogłębione badanie. Do tego czasu tkanki kanału rodnego prawie się zregenerowały, a diagnoza będzie niezawodna.
Zaburzenie krwawienia
Zaburzenia krzepnięcia krwi mogą objawiać się w różnym stopniu. W przypadku ciężkich zaburzeń krzepnięcia, częstych krwawień, samoistnego powstawania siniaków różnej wielkości należy w pierwszej kolejności wybrać wszystkie możliwe małoinwazyjne (nieurazowe) metody badawcze, a w ostateczności zastosować biopsję.
Jeśli zaburzenie krzepnięcia nie jest krytyczne, zabieg należy wykonać pod przykrywką leków powodujących krzepnięcie krwi. Nazwy i schemat leków przepisuje Ci terapeuta lub hematolog (specjalista chorób krwi).
Dotyczy to również pacjentów przyjmujących leki rozrzedzające krew. Musimy pamiętać, że pacjenci chorują nie tylko z powodu tego, z czym do nas przyszli. Możliwe, że kobieta miała w przeszłości udar, zawał mięśnia sercowego i zakrzepicę żylną i przyjmuje aspirynę, warfarynę, Xarelto lub inne leki rozrzedzające krew. Jeśli przepisujemy zabieg biopsji, musimy wyjaśnić, jakie leki przyjmuje pacjent. Po wyjaśnieniu takich faktów pacjent powinien zgłosić się do lekarza/kardiologa/chirurga naczyniowego w celu wyjaśnienia, czy należy przerwać stosowanie leku i na jak długo przed biopsją należy to zrobić. A także kiedy wznowić jego przyjmowanie, aby uniknąć krwawienia z dróg rodnych i nie powodować tworzenia się zakrzepów krwi.
Okres menstruacyjny
Podczas menstruacji po pierwsze niewiele jest widoczne i można pobrać biopsję nie z najbardziej podejrzanego obszaru. Po drugie, jest to nieracjonalne, ponieważ istnieje ryzyko wystąpienia stanu zapalnego, zwiększonego krwawienia itp. Przed wykonaniem biopsji należy poczekać do zakończenia okresu.
Badanie przed biopsją
- Ogólne badanie krwi (głównie interesuje go obecność stanu zapalnego i liczba elementów krzepnięcia - płytek krwi)
- Hemostasiogram (badanie krzepnięcia krwi)
- Wymaz z pochwy na florę + gonokoki, rzęsistki
- Rozmaz cytologiczny (test Pap)
- Kolposkopia (badanie szyjki macicy pod mikroskopem)
- Badanie krwi na choroby przenoszone drogą płciową (chlamydie, mykoplazma) metodą PCR
- Badanie krwi na obecność wirusa HIV oraz wirusowego zapalenia wątroby typu B i C przy użyciu testu ELISA
- RMP (reakcja mikrostrącania na kiłę)
Jak wykonuje się biopsję? Czy to boli?
Biopsję zwykle przepisuje się 5-6 dni po miesiączce, czyli około 9-13 dni cyklu (należy liczyć od 1. dnia miesiączki). Jeśli kobieta jest w okresie menopauzy i nie ma okresów, to w dowolnym dniu, biorąc pod uwagę powyższe przeciwwskazania.
Biopsję szyjki macicy można wykonać na kilka sposobów. Rodzaj interwencji zależy od wieku pacjentki, tego, czy urodziła, czy nie, wstępnej diagnozy i zgłaszanych dolegliwości. Po niemal wszystkich rodzajach biopsji pacjent odczuwa niewielki ból w trakcie zabiegu (jest bardzo krótki) i 5-6 dni po nim.
Rodzaje biopsji
Celowana biopsja
Do wykonania celowanej biopsji służy kolposkop. Kolposkop to specjalny mikroskop służący do badania szyjki macicy i pochwy. Pozwala to zminimalizować ryzyko błędnej diagnozy i uzyskać wiarygodne wyniki. Dlatego też tego typu badania uznawane są za najłatwiejsze do wykonania, a jednocześnie dokładne i wymieniane są jako pierwsze.
Pacjentka kładzie się na krześle, ginekolog wprowadza wziernik do pochwy i reguluje kolposkop tak, aby uzyskać jak najczystszy obraz.
Kiedy ginekolog zidentyfikuje najbardziej podejrzane miejsca, nakłada na nie roztwór jodu. Dzięki temu można je jeszcze wyraźniej podkreślić i zdefiniować granice.
W pierwszym przypadku z każdego podejrzanego obszaru pobiera się kawałek błony śluzowej o wymiarach około 3 x 5 mm za pomocą specjalnego instrumentu - konchotomu (podobnego do nożyczek ze spiczastym końcem).
W drugim przypadku stosuje się specjalną igłę, a następnie wykonuje się nakłucie z każdego pożądanego obszaru (do igły zasysana jest kolumna tkanki). Jeżeli sekcji jest wiele, wówczas każdą część umieszcza się w osobnym pojemniku i odpowiednio opisuje.
Następnie miejsca biopsji są poddawane obróbce i pacjent jest odsyłany do domu. W przypadku skarg na obfite krwawienie lub podwyższoną temperaturę ciała możliwe jest skierowanie do szpitala ginekologicznego.
Zwykle po biopsji pacjent odczuwa umiarkowane lub niewielkie krwawienie przez 5-6 dni, a także dyskomfort i umiarkowany ból w kroczu.
Fala radiowa
W tym przypadku do pobrania biopsji służy urządzenie Surgitron. Istota zabiegu polega na tym, że próbkę biopsyjną (kawałek tkanki) pobiera się za pomocą pętli, przez którą przepuszcza się ładunek fali radiowej. Pozytywne strony tej metody są takie, że:
- tkanka nie nagrzewa się, a wyniki histologii nie są zniekształcone,
- tę metodę można stosować u nieródek, ponieważ nie powstają blizny, a szyjka macicy nie jest zdeformowana,
- nie ma ryzyka krwawienia, ponieważ po ekspozycji naczynia zostają zamknięte,
- nie ma ryzyka infekcji.
Nóż
Tego typu biopsję wykonuje się już w szpitalu (dobową lub całodobową) i stanowi ona interwencję o większym zasięgu niż dotychczasowe metody.
Konieczne jest przygotowanie, pobranie rozmazów na florę i, jeśli to konieczne, leczenie stanu zapalnego. Jeśli to konieczne, będziesz musiał zostać przebadany pod kątem infekcji przenoszonych drogą płciową. Nieleczone zapalenie, z powodu którego wykonano interwencję nożem, może doprowadzić do rozprzestrzenienia się infekcji na całą miednicę i konieczne będzie wykonanie operacji otwartej. Są to całkowicie niepożądane powikłania i lepiej im zapobiegać.
Poucza się kobietę, że przez 2 dni nie powinna podejmować stosunków seksualnych, wprowadzać do pochwy czopki/tabletki i tampony oraz nie płukać.
W dniu zabiegu nie wolno pić i jeść rano, nie wolno także palić.
Zabieg wykonywany jest w znieczuleniu, rodzaj znieczulenia dobierany jest indywidualnie. Najczęściej stosuje się krótkotrwałe znieczulenie dożylne. To samo znieczulenie stosuje się w przypadku aborcji medycznej, łyżeczkowania leczniczego i diagnostycznego oraz histeroskopii (badanie jamy macicy za pomocą sprzętu wideo). Można również zastosować znieczulenie miejscowe.
Ponadto technika jest podobna do biopsji celowanej: szyjkę macicy usuwa się we wzierniku, reguluje się kolposkop, a błonę śluzową traktuje się roztworem jodu. Podejrzany obszar wycina się całkowicie, powstałą tkankę umieszcza się w roztworze stabilizującym (formalina 10%).
Okólnik
W tym przypadku z ujścia zewnętrznego szyjki macicy usuwa się chirurgicznie „okrąg” błony śluzowej. Ten rodzaj interwencji łączy w sobie działania diagnostyczne i terapeutyczne.
Łyżeczkowanie szyjki macicy
W tym przypadku materiał jest pobierany nie tylko z zewnętrznego ujścia szyjki macicy. Zeskrobuje się także kanał szyjki macicy. Materiał histologiczny jest również pakowany w oddzielne pojemniki. Jest to konieczne, aby ustalić lokalizację procesu patologicznego i określić metodę leczenia.
Czego można się dowiedzieć po biopsji?
Na podstawie wyników biopsji stawiamy ostateczną diagnozę, która określa dalszą taktykę leczenia.
Wynik biopsji wyklucza lub potwierdza nowotwór. Jeśli wykluczymy nowotwór, raport histologiczny musi potwierdzić inną diagnozę: polip, kłykcinę, leukoplakię, nadżerki i inne.
W zależności od wniosku taktyka leczenia może się znacznie różnić. Od miejscowego leczenia nadżerek po operację.
Jakie są konsekwencje po zabiegu biopsji szyjki macicy?
Ból w podbrzuszu
Zwykle ból ma charakter skurczowy lub ciągnący, intensywność jest słaba do umiarkowanej. Jeżeli odczuwasz silny ból, któremu towarzyszy gorączka, krwawienie, wydzielina o nieprzyjemnym zapachu lub obniżone ciśnienie krwi (osłabienie, zawroty głowy, nudności), koniecznie skontaktuj się z dyżurującym ginekologiem.
Zwykle może występować łagodny lub umiarkowany ból w okolicy łonowej, utrzymujący się do 5 dni.
Krwawe problemy
Wydzielina (krew), od umiarkowanej do skąpej krwi śluzowej, może być normalna przez okres do 5-7 dni. Obfite krwawienie jest powodem do wezwania karetki.
Okresy po biopsji szyjki macicy
Po zabiegu biopsji mogą wystąpić nieregularne miesiączki. W większości przypadków miesiączka nadejdzie normalnie, ale w ciągu pierwszych 1-2 cykli może stać się bardziej bolesna.
Wcześniejsze pojawienie się miesiączki tłumaczy się zaburzeniami hormonalnymi i powikłaniami infekcyjnymi po zabiegu. Krwawej wydzieliny w ciągu 1 tygodnia od diagnozy nie należy uważać za miesiączkę; błona śluzowa goi się. Normalnej miesiączce powinny towarzyszyć zwykłe odczucia. U niektórych piersi puchną przed miesiączką, u innych pojawia się obrzęk lub nadmierna emocjonalność i drażliwość. Jeśli zacznie się krwawienie, ale nie masz pewności, czy jest to normalna miesiączka, lepiej ponownie skonsultować się z lekarzem.
Opóźnienie miesiączki po biopsji również nie jest rzadkością i najczęściej wiąże się ze stresem psycho-emocjonalnym, jakiego doświadcza kobieta podczas pierwszego zabiegu. Jeśli miesiączka nie występuje w normalnych okresach, należy upewnić się, że nie jest to ciąża (paski testowe na obecność ludzkiej gonadotropiny kosmówkowej w moczu lub dobrze znany test ciążowy). Opóźnienie nie większe niż 1 cykl nie powinno zbytnio przerazić pacjenta. Jeżeli w następnym cyklu miesiączka pojawia się normalnie, nie jest potrzebne żadne dodatkowe badanie ani leczenie. Jeśli nie przyszedłeś, musisz udać się do ginekologa.
Zapalenie
Z reguły jest to konsekwencja nieleczonej infekcji utajonej lub naruszenia reżimu (poniżej powiemy, czego nie robić po zabiegu biopsji). Jeżeli odczuwasz nietypową wydzielinę, swędzenie i pieczenie w kroczu lub wzmożone oddawanie moczu, powinnaś pilnie zgłosić się do ginekologa w swoim miejscu zamieszkania.
Czego nie robić po biopsji
Żyj seksualnie
Idź do łaźni, sauny
Zabronione są również inne procedury termiczne. Przez około dwa tygodnie należy także unikać okładów na ciało, masaży i gorących kąpieli. Tylko krótki, ciepły prysznic.
Używaj tamponów higienicznych
Tampony zapobiegają wypływaniu krwawej wydzieliny z pochwy. Jeśli błona śluzowa nie jest naruszona, nie stanowi to problemu, przy regularnej wymianie tamponów (maksymalnie co 8 godzin) nie dochodzi do naruszenia flory bakteryjnej. Ale jeśli błona śluzowa ulegnie uszkodzeniu, konieczne jest zapewnienie całkowitego wypływu.
Stosuj tabletki/kapsułki/czopki dopochwowe
Bez wizyty u ginekologa nie należy podawać czopków „w celach profilaktycznych”, ponieważ może to spowolnić proces gojenia i stworzyć warunki do rozwoju powikłań.
Pływaj w rzece, jeziorze
Wiadomo, że w otwartych zbiornikach nie ma czystej wody. A po biopsji kobieta ma prawie otwartą ranę w pochwie. Spożycie bakterii może prowadzić do poważnego stanu zapalnego.
Bądź aktywny fizycznie
Napięcie brzucha prowadzi do chwilowego zakłócenia dopływu krwi do miednicy.
Gdzie można wykonać biopsję szyjki macicy? Cena zabiegu
Biopsję szyjki macicy wykonuje się w oddziałach dziennych poradni przedporodowych, gabinetach patologii szyjki macicy, całodobowych szpitalach ginekologicznych oraz wyposażonych przychodniach prywatnych.
Po skierowaniu z LCD i umówieniu się na wizytę u miejscowego lekarza-położnika-ginekologa w przychodniach publicznych, biopsja wykonywana jest bezpłatnie.
W prywatnych klinikach koszt biopsji waha się od 2000 do 12 000 rubli.
Wniosek: zatem biopsja szyjki macicy jest dostępną, pouczającą i bezpieczną (jeśli przestrzegane są wszystkie zasady) metodą diagnozowania raka i innych chorób szyjki macicy. Jeśli zaproponowano Ci biopsję, nie powinieneś się bać. Dbajcie o siebie i bądźcie zdrowi!
Jedną z powszechnych procedur diagnostycznych chorób szyjki macicy jest biopsja.
Co to jest biopsja szyjki macicy? Jest to zabieg chirurgiczny, podczas którego usuwa się niewielki kawałek tkanki z pochwowej części narządu. Następnie bada się go pod mikroskopem.
Cel procedury
Zwykle jest przepisywany po wykryciu jakiejkolwiek patologii w okolicy szyjki macicy podczas badania zewnętrznego lub wymazu. Zwykle ma to miejsce w przypadku wykrycia oznak zmian przednowotworowych lub nowotworu, a także w przypadku wykrycia wirusa brodawczaka ludzkiego, który może powodować złośliwy nowotwór narządu. Biopsję zaleca się również w celu zdiagnozowania brodawek i polipów narządów płciowych.
Co ujawnia to badanie?
Dostarcza pełnych informacji o budowie komórek szyjki macicy i pozwala określić morfologiczne (strukturalne) oznaki chorób. Wynik histologiczny po diagnostyce mikroskopowej daje lekarzowi możliwość postawienia diagnozy, ustalenia rokowania choroby i ustalenia prawidłowego planu leczenia pacjenta.
W celu potwierdzenia podejrzenia diagnozy wykonuje się biopsję szyjki macicy. To bardzo ważny element diagnostyki chorób szyjki macicy, bez którego nie da się skutecznie pomóc kobiecie. Głównym celem zabiegu jest diagnostyka stanów przedrakowych i nowotworów złośliwych szyjki macicy.
W jakich przypadkach wykonuje się biopsję?
Pierwszym etapem diagnozy jest badanie powierzchni szyjki macicy za pomocą ginekologicznego aparatu optycznego – kolposkopu. Podczas kolposkopii lekarz nie tylko bada powierzchnię, ale także przeprowadza badania diagnostyczne, które pomagają wykryć ogniska patologiczne.
Wskazania do badania formułowane są po otrzymaniu wyników. Wykrywane są następujące nieprawidłowe objawy:
- obszary białego nabłonka, które pojawiają się po leczeniu kwasem octowym (roztworem) i są dokładnym objawem dysplazji;
- obszary, które nie plamią po potraktowaniu roztworem jodu podczas testu Schillera; zwykle są one reprezentowane przez komórki keratynizujące, pod którymi mogą być ukryte zmienione tkanki; ten obraz obserwuje się w szczególności w przypadku leukoplakii szyjnej;
- punkty, czyli czerwone kropki na powierzchni błony śluzowej, spowodowane proliferacją naczyń krwionośnych;
- mozaika, czyli obszary rozgałęzionych brodawek zrębowych (podśluzówkowych), oddzielone małymi naczyniami;
- nietypowa strefa transformacji, łącząca kilka z powyższych objawów;
- nierówna lub wyboista powierzchnia, która może być oznaką raka;
- kłykciny;
- zapalenie;
- zanik;
- prawdziwa erozja;
- polip;
- endometrioza.
W przypadku wszystkich wymienionych schorzeń i chorób konieczne jest badanie histologiczne zmienionych tkanek.
Ponadto biopsję wykonuje się, gdy występuje połączenie kolposkopowych objawów zakażenia wirusem brodawczaka w połączeniu z wykryciem tego wysoce onkogennego wirusa:
Takie zmiany mogą być wczesnym objawem raka szyjki macicy.
Badanie jest również wskazane, jeśli u pacjenta występują rozmazy cytologiczne stopnia 3-5:
- pojedyncze komórki z zaburzoną strukturą jądra lub cytoplazmy (koilocyty);
- pojedyncze komórki z wyraźnymi oznakami złośliwości;
- komórek nowotworowych w dużych ilościach.
Podczas odszyfrowywania rozmazu Pap, który wymaga biopsji, mogą pojawić się następujące oznaczenia:
- ASC-US – zmienione komórki nabłonkowe pojawiające się z nieznanego powodu;
- ASC-H – zmienione komórki wskazujące na stan przedrakowy lub nowotwór;
- AGC – zmienione komórki nabłonka walcowatego charakterystyczne dla kanału szyjki macicy;
- HSIL – nabłonkowy stan przedrakowy;
- AIS jest stanem przedrakowym kanału szyjki macicy.
Należy szczegółowo zapytać lekarza, co oznaczają wykryte zmiany. Pomoże to kobiecie podjąć właściwą decyzję dotyczącą dalszego leczenia.
Badanie jest przeciwwskazane w przypadku chorób zapalnych narządów płciowych i innych narządów, w szczególności podczas zapalenia jelita grubego lub ostrej infekcji dróg oddechowych. Nie wykonuje się go w przypadku chorób krwi, którym towarzyszą ciężkie zaburzenia krzepnięcia (trombocytopenia, hemofilia).
Głównym powodem opóźnienia biopsji są choroby zakaźne narządów płciowych. Ponadto, jeśli konieczne jest znieczulenie ogólne, mogą pojawić się ograniczenia ze względu na alergie na leki, ciężkie choroby serca, epilepsję i cukrzycę.
Rodzaje manipulacji
Rodzaje biopsji szyjki macicy:
- Wycięcie (nakłucie). Pobiera się niewielki kawałek tkanki za pomocą specjalnego instrumentu – kleszczyków biopsyjnych. Aby określić miejsce analizy, lekarz może wstępnie leczyć szyjkę macicy kwasem octowym lub jodem.
- Konizacja klinowa, czyli konizacja, polega na usunięciu stożkowatego odcinka szyjki macicy za pomocą skalpela, wiązki lasera lub innych czynników fizycznych. Do tej procedury stosuje się znieczulenie ogólne.
- Łyżeczkowanie szyjki macicy polega na usunięciu komórek z kanału szyjki macicy za pomocą łyżeczki.
Wybór metody interwencji zależy od przewidywanej choroby, jej ciężkości i ogólnego stanu pacjenta.
Przygotowanie
Zabieg planowany jest zgodnie z cyklem menstruacyjnym. W którym dniu cyklu wykonywana jest manipulacja? Zwykle 5-7 dni po pierwszym dniu miesiączki. Jest to konieczne, aby rana zagoiła się przed kolejnym okresem, co zmniejsza prawdopodobieństwo późniejszego zapalenia. Ponadto komórki endometrium, które podczas menstruacji opadną na niezagojoną ranę, mogą się tam zagnieździć i w konsekwencji spowodować endometriozę.
Zalecane są następujące badania:
- badania krwi i moczu;
- jeśli jest to wskazane, oznaczyć poziom bilirubiny we krwi, badania wątrobowe, kreatyninę, mocznik i cukier;
- koagulogram (badanie krzepnięcia krwi);
- rozmaz w celu wykrycia mikroflory;
- Cytologia;
- testy na wirusowe zapalenie wątroby, HIV, kiłę;
- testy na chlamydię, ureaplazmozę, mykoplazmozę;
- kolposkopia.
W przypadku wykrycia procesu zakaźnego biopsję można wykonać dopiero po jego wyeliminowaniu.
W pierwszej kolejności należy poinformować lekarza o przyjmowanych lekach. Konieczne jest odstawienie leków zwiększających ryzyko krwawień, np.:
Oprócz listy przyjmowanych leków lekarz musi podać następujące informacje:
- alergie na leki lub żywność;
- nawracające nieprawidłowe krwawienia u pacjentki lub członków jej rodziny;
- obecność cukrzycy, wysokiego ciśnienia krwi, chorób serca;
- przebyta zakrzepica żył głębokich lub zatorowość płucna;
- poprzednie interwencje chirurgiczne (usunięcie wyrostka robaczkowego, pęcherzyka żółciowego itp.) i cechy powrotu do zdrowia po nich.
Przynajmniej na jeden dzień przed zabiegiem należy zaprzestać podmywania pochwy, nie stosować tamponów oraz nie stosować leczniczych kremów dopochwowych i czopków.
Przed zabiegiem nie trzeba stosować środków higieny intymnej, palić tytoniu i pić alkoholu. Osoby chore na cukrzycę powinny najpierw skonsultować się z endokrynologiem: może zaistnieć konieczność czasowej zmiany dawki insuliny lub leków hipoglikemizujących.
Przed biopsją wykonuje się rutynowe badanie pacjentki oraz badanie ginekologiczne. Po rozmowie z lekarzem na temat konieczności zabiegu, sposobu jego przeprowadzenia i ewentualnych powikłań, kobieta podpisuje zgodę na wykonanie zabiegu.
W przypadku planowania znieczulenia przygotowaniu do biopsji szyjki macicy towarzyszy odmowa jedzenia, picia i przyjmowania leków na 12 godzin przed zabiegiem.
Możliwe jest, że po biopsji u kobiety wystąpi krwawienie. Dlatego warto zabrać ze sobą paczkę podpasek. Po znieczuleniu pacjentka odczuje senność, dlatego krewni będą musieli ją zabrać do domu. Bardzo niepożądane jest, aby sama usiadła za kierownicą.
Zgodnie ze współczesnymi wymogami zabieg należy zawsze wykonywać pod kontrolą kolposkopii – celowanej biopsji szyjki macicy.
Procedura wykonywania manipulacji
Jak wykonuje się biopsję szyjki macicy?
W zależności od objętości usuwanej tkanki zabieg ten można wykonać w poradni przedporodowej w znieczuleniu miejscowym lub w szpitalu w znieczuleniu ogólnym.
Zabieg rozpoczyna się od rutynowego badania przez ginekologa. W celu złagodzenia bólu stosuje się płukanie szyjki macicy sprayem z lidokainą lub wstrzykiwanie tego leku bezpośrednio do tkanki narządu. W przypadku wykonania biopsji okrężnej szyjki macicy wymagane jest znieczulenie podpajęczynówkowe, zewnątrzoponowe lub dożylne, które stosuje się wyłącznie w warunkach szpitalnych.
Do pochwy wprowadza się rozszerzacz, szyjkę macicy chwyta się kleszczami i opuszcza bliżej wejścia do pochwy i poddaje działaniu kwasu octowego lub jodu w celu wykrycia podejrzanych obszarów. Jeśli manipulację przeprowadza się bez znieczulenia, w tym momencie pacjent może odczuwać lekkie pieczenie. Lekarz usuwa nieprawidłową tkankę za pomocą kleszczyków biopsyjnych, skalpela lub innego instrumentu.
Czy wykonanie biopsji szyjki macicy jest bolesne?
W warunkach odpowiedniego znieczulenia kobieta nie odczuwa żadnego dyskomfortu. W szyjce macicy znajduje się niewiele receptorów bólowych, dlatego manipulacje na niej mogą powodować dyskomfort, ale nie powodują bólu. W przypadku zastosowania znieczulenia dożylnego, podpajęczynówkowego lub zewnątrzoponowego badanie jest całkowicie bezbolesne.
Jak wykonuje się biopsję w zależności od metody interwencji?
Z obszaru patologicznego wykrytego podczas kolposkopii pobiera się kawałek tkanki. Jeżeli takich zmian jest kilka i wydają się one niejednorodne, pobiera się kilka próbek. Lekarz za pomocą skalpela wycina klinowy obszar na granicy zdrowej i zmienionej szyjki macicy. Powinien być wystarczająco duży, szeroki na 5 mm i głęboki na 5 mm, aby objąć leżącą pod nim tkankę. Jest to konieczne, aby ocenić stopień penetracji zmienionych komórek pod nabłonek.
Urządzenie Surgitron do biopsji fal radiowych, tzw. "nóż radiowy"
Podczas stosowania specjalnego instrumentu konchotomicznego przypominającego kleszcze struktura tkanki może zostać uszkodzona, co komplikuje diagnozę. Biopsji diatermicznej lub pętlowej szyjki macicy może towarzyszyć zwęglenie krawędzi próbki, co również pogarsza jakość. Dlatego lepiej jest użyć skalpela. Ale najlepszą opcją dla zabiegu jest użycie fal radiowych, czyli biopsja szyjki macicy za pomocą Surgitronu. Jest to urządzenie chirurgiczne „radiowy nóż”, za pomocą którego szybko, bezkrwawo i dokładnie pobierany jest materiał biopsyjny.
Po zabiegu na ranę w okolicy szyjki zakłada się osobne szwy katgutowe, które następnie ulegają rozpuszczeniu. Jeżeli wykonano biopsję nożową, do pochwy wprowadza się hemostatyczną gąbkę lub tampon nasączony fibryną lub kwasem aminokapronowym. Jest to konieczne, aby zatrzymać krwawienie. W przypadku diatermokoagulacji lub biopsji fal radiowych te manipulacje nie są konieczne, ponieważ ciepło „uszczelnia” uszkodzone naczynia i krew natychmiast zatrzymuje się.
Wykonaniu biopsji szyjki macicy powinno zawsze towarzyszyć badanie kanału szyjki macicy w celu wykluczenia zmian przednowotworowych.
Powstałą próbkę tkanki utrwala się w roztworze formaldehydu i przesyła do laboratorium w celu zbadania pod mikroskopem.
Konizacji, czyli biopsji okrężnej, towarzyszy usunięcie większej ilości tkanki. Okrągłe wycięcie szyjki macicy wykonuje się w formie stożka, z podstawą skierowaną w stronę pochwy, a wierzchołkiem do kanału szyjki macicy. Konieczne jest przechwycenie co najmniej jednej trzeciej kanału. W tym celu stosuje się specjalny skalpel, końcówkę Rogovenko, nóż radiowy lub wykonuje się biopsję szyjki macicy za pomocą ultradźwięków.
Biopsja okrężna szyjki macicy
Biopsja okrężna to nie tylko zabieg diagnostyczny, ale także terapeutyczny. Tkankę należy usunąć tak, aby próbka biopsyjna obejmowała wszystkie zmienione komórki i część zdrowej szyi.
Badanie to przeprowadza się w następujących przypadkach:
- uszkodzenie kanału szyjki macicy, który rozprzestrzenia się z szyjki macicy;
- stan przedrakowy kanału według łyżeczkowania diagnostycznego;
- podejrzenie wzrostu guza do tkanki podstawowej podczas kolposkopii, czego nie potwierdzono konwencjonalną biopsją.
Wskazania do wykonania zabiegu w szpitalu:
- konizacja;
- biopsja laserowa;
- konieczność znieczulenia dożylnego.
Czas wyzdrowienia
Biopsję wycinającą szyjki macicy wykonuje się w warunkach ambulatoryjnych, po czym pacjentka może wrócić do domu. Następnego dnia może iść do pracy lub otrzymuje zwolnienie lekarskie na 1-2 dni.
Po konizacji kobieta pozostaje pod opieką lekarską przez 1-2 dni. Otrzymuje zwolnienie lekarskie na okres do 10 dni.
W pierwszych dniach możesz odczuwać łagodny ból w podbrzuszu i niewielkie krwawienie. Czasami mają zielonkawy odcień z powodu leczenia szyjki macicy roztworem jodu. Znaki te trwają nie dłużej niż tydzień. Jeśli ból po biopsji powoduje dyskomfort, można zastosować zwykłe leki przeciwbólowe. Możesz położyć ciepły kompres na dolnej części pleców lub owinąć się wełnianą chustą.
Aby zapobiec powikłaniom infekcyjnym, lekarz może przepisać określone leki, na przykład tabletki dopochwowe Terzhinan. Należy je podawać na noc przez 6 dni.
Inne leki, które lekarz może przepisać w pierwszych dniach po biopsji:
- leki przeciwbakteryjne Metronidazol lub Ornidazol w postaci tabletek;
- czopki doodbytnicze Genferon w celu stymulacji lokalnej odporności;
- Czopki dopochwowe z betadyną.
W celu przyspieszenia gojenia i zapobiegania tworzeniu się blizn można przepisać czopki, na przykład Depantol.
Kobietom zaleca się noszenie bawełnianej bielizny i stosowanie wkładek chłonnych. Należy codziennie myć się bezzapachowym mydłem i dobrze osuszać okolice krocza. Możesz prowadzić samochód dopiero po 24 godzinach.
Czego nie robić po biopsji: podnosić przedmioty o wadze powyżej 3 kg, stosować tampony lub bicze dopochwowe przez tydzień w trakcie biopsji wycinającej lub przez miesiąc po konizacji. Stosunek płciowy nie jest dozwolony przez 4 tygodnie po zwykłym zabiegu i 6-8 tygodni po konizacji. Według zagranicznych zaleceń ograniczenie aktywności seksualnej po biopsji nakłuciowej trwa tylko tydzień. Przez 2-4 tygodnie nie trzeba się kąpać, odwiedzać sauny czy basenu.
Gojenie rany następuje po 4-6 tygodniach, w zależności od ilości usuniętej tkanki. Po tym okresie kobieta zgłasza się do ginekologa, który bada szyjkę macicy za pomocą lusterek.
Miesiączka po biopsji występuje w normalnym czasie, ponieważ zabieg nie wpływa na stan hormonalny i stan endometrium. Może nastąpić niewielkie przesunięcie w cyklu związane z reakcją emocjonalną pacjenta lub charakterystyką okresu rekonwalescencji.
Możliwe komplikacje
Czynniki ryzyka zwiększające prawdopodobieństwo powikłań:
- otyłość;
- palenie;
- starszy wiek;
- wysoki poziom cukru i/lub hemoglobiny glikozylowanej u osób chorych na cukrzycę;
- zaburzenia czynności nerek ze zwiększonym stężeniem mocznika i kreatyniny we krwi;
- dysfunkcja wątroby ze zwiększonym poziomem bilirubiny, transaminaz i innych testów wątrobowych;
- przewlekłe choroby płuc;
- Zaburzenia krwawienia;
- choroby autoimmunologiczne i inne choroby przewlekłe;
- osłabiona odporność.
Nieprzyjemne konsekwencje biopsji szyjki macicy zwykle pojawiają się wraz z rozwojem infekcji i objawiają się takimi stanami, jak:
- ból w podbrzuszu;
- upławy z nieprzyjemnym zapachem i swędzeniem w okolicy krocza;
- wysoka temperatura ciała;
- pojawienie się ciężkiego wyładowania po jego prawie zniknięciu;
- wydzielanie ciemnych skrzepów krwi;
- żółta wydzielina;
- pogorszenie stanu ogólnego.
Należy udać się do szpitala, jeśli z pochwy wypływa krew i nie jest to krwawienie miesiączkowe. Opóźnienie miesiączki po biopsji trwające dłużej niż tydzień może być oznaką ciąży, która wystąpiła z powodu nieprzestrzegania ograniczeń dotyczących aktywności seksualnej. W każdym razie, jeśli Twój cykl menstruacyjny się nie powiedzie, powinieneś udać się do ginekologa.
Czasami mogą wystąpić powikłania z powodu alergii na leki przeciwbólowe. W takim przypadku możliwa jest reakcja w postaci pokrzywki, obrzęku Quinckego, a nawet wstrząsu anafilaktycznego. Efekty te rozwijają się niemal natychmiast po podaniu leku, dzięki czemu lekarze mogą udzielić pacjentowi natychmiastowej pomocy.
Podczas znieczulenia rdzeniowego lub zewnątrzoponowego kobieta może przez pewien czas odczuwać osłabienie nóg i ból pleców. Jeśli objawy te nie ustąpią w ciągu 2 dni, należy zgłosić się do lekarza.
Jeśli lekarz przeprowadzi zabieg prawidłowo pod względem technicznym, a kobieta zastosuje się do wszystkich jego dalszych zaleceń, powikłania po biopsji szyjki macicy pojawiają się bardzo rzadko. Przy rozległej konizacji lub wysokim usunięciu kanału szyjki macicy możliwe jest bliznowate zwężenie szyjki macicy, co w konsekwencji uniemożliwia poczęcie i prawidłowy przebieg ciąży. Przy dużej objętości usuniętej tkanki nabłonek kolumnowy z kanału może wyrosnąć na powierzchni szyjki macicy i może wystąpić ektopia (pseudoerozja).
wyniki
Co pokazuje biopsja szyjki macicy?
Na podstawie badania histologicznego uzyskanego materiału lekarz stwierdza, czy na powierzchni narządu znajdują się zmienione komórki. Zaburzenia te mogą nie mieć poważnych konsekwencji lub mogą być oznaką stanu przedrakowego i nowotworu złośliwego.
Według klasyfikacji WHO wyróżnia się łagodną, umiarkowaną lub ciężką dysplazję oraz raka in situ – wczesną fazę nowotworu. Określa się także stopień intraneoplazji szyjki macicy (CIN). Podział ten przeprowadza się w zależności od głębokości wnikania zmodyfikowanych komórek w grubość nabłonka i tkanki podskórnej. Dodatkowo określa się zmiany w szyjce macicy wywołane wirusem brodawczaka.
Odszyfrowanie wyników analizy pozwala zaklasyfikować wykryte zmiany do jednej z następujących grup:
Które nie zamieniają się w stan przedrakowy, ale mogą służyć jako podstawa rozwoju choroby:
- dyshormonalny rozrost (endocerwikoza, polip, brodawczak bez cech atypii, prosta leukoplakia i endometrioza);
- zapalne (prawdziwa erozja, zapalenie szyjki macicy);
- pourazowe (pęknięcie szyjki macicy, wywinięcie szyjki macicy, blizny, przetoka szyjno-pochwowa).
Które nie są jeszcze złośliwe, ale z pewnym prawdopodobieństwem (około 50%) mogą przekształcić się w nowotwór, jeśli nie są leczone:
- dysplazja na zdrowej szyi lub z procesami w tle;
- leukoplakia z atypią;
- gruczolakowatość.
Formacje bezpośrednio złośliwe:
- przedkliniczny – wczesny etap choroby, bezobjawowy (rak in situ, z początkową inwazją, mikrorak);
- wyrażone klinicznie (płaskonabłonkowe, gruczołowe, jasnokomórkowe, słabo zróżnicowane).
W zależności od tego, jakie zmiany stwierdza się u pacjenta, lekarz stawia diagnozę i przepisuje różne metody leczenia. Dlatego biopsja jest metodą niezastąpioną, która w wielu przypadkach pozwala wykryć nowotwór we wczesnym stadium i pomóc pacjentowi w porę.
Wiarygodność wyników biopsji w wykrywaniu zmian przednowotworowych i raka wynosi 98,6%. Oznacza to, że uzyskanie takich wyników w zdecydowanej większości przypadków wyklucza błąd diagnostyczny.
Biopsja pod kontrolą biopsji poprawia jakość diagnostyki o 25%. Dlatego kontrola kolposkopowa powinna być obowiązkową częścią procedury.
Jedyną wadą tej metody jest ograniczona możliwość jej kilkukrotnego zastosowania u tej samej kobiety. Dlatego na pytanie, jak często można wykonać biopsję, odpowiedź jest następująca: ponowne badanie jest zalecane tylko wtedy, gdy jest to absolutnie konieczne. Uraz szyjki macicy może prowadzić do powstawania blizn, co komplikuje ciążę i poród. Rekonizację najczęściej przeprowadza się w celu leczenia, a nie diagnozy.
Próbka z biopsji jest wysyłana do laboratorium. Tam jest przetwarzany i przygotowywane są skrawki, które patolog bada pod mikroskopem. Wynik badania jest zwykle gotowy po 2 tygodniach od biopsji, jednak w niektórych placówkach okres ten skraca się do 3 dni.
Wiele kobiet czuje się zdezorientowanych po otrzymaniu danych z biopsji i nie rozumie, co te informacje oznaczają. Jeżeli wyjaśnienia lekarza nie wydają się pacjentce wystarczająco jasne, może zwrócić się do innego specjalisty w celu uzyskania „drugiej opinii” i rozwiania wątpliwości co do postawionej diagnozy i taktyki leczenia.
Biopsja i ciąża
Usunięcie fragmentu tkanki z szyjki macicy powoduje następnie powstanie niewielkiej blizny składającej się z tkanki łącznej. Jest nieelastyczny i nie rozciąga się podczas porodu. Dlatego po urodzeniu dziecka wzrasta ryzyko pęknięcia szyjki macicy.
Duże blizny mogą zdeformować szyjkę macicy, powodując, że ściany kanału szyjki macicy nie będą się szczelnie zamykać. Może to prowadzić do zagrożenia poronieniem i innymi powikłaniami.
Dlatego biopsję szyjki macicy u nieródek należy wykonywać możliwie ostrożnie. U takich kobiet nie należy stosować wycięcia elektrycznego ani diatermokoagulacji (usunięcia tkanki za pomocą pętli podgrzewanej elektrycznie), gdyż zabieg ten powoduje lekkie oparzenie otaczającej błony śluzowej. Zwiększa to prawdopodobieństwo powstania blizn. Najlepszą opcją dla kobiet planujących przyszłą ciążę jest biopsja radiowa.
Ciąża po biopsji przebiega prawidłowo, jeśli zabieg został wykonany przy użyciu lasera, ultradźwięków lub noża radiologicznego. W innych przypadkach powstała blizna może powodować niewydolność szyjki macicy.
Biopsja szyjki macicy w czasie ciąży jest przepisywana tylko w wyjątkowych przypadkach, na przykład w celu zdiagnozowania raka, w którym nie można urodzić dziecka. Zwykle nie wykonuje się go w pierwszym trymestrze ciąży, gdyż zwiększa ryzyko poronienia. W drugim trymestrze ta procedura jest bezpieczniejsza. W trzecim trymestrze zwykle nie stosuje się biopsji, aby nie wywołać przedwczesnego porodu.
Konizację przeprowadza się tylko w przypadku uzasadnionego podejrzenia nowotworu. W czasie ciąży nie stosuje się łyżeczkowania kanału szyjki macicy.
Aktywność seksualna jest dozwolona po całkowitym wygojeniu szyjki macicy, czyli po 4-8 tygodniach od manipulacji, w zależności od jej rodzaju. Stopień wyzdrowienia określa lekarz podczas drugiego badania. Jeśli rana zagoiła się bez powikłań, możesz uprawiać seks i zajść w ciążę.
Ginekolog, ginekolog
Umów się na wizytę do dr Borisowej
Biografia ginekologa Borisowej
Ginekologia – informacje dla pacjentek
Wybrane zagadnienia z ginekologii
Ginekolog – o specjalności
Ginekologia - kliniki
Biopsja szyjki macicy
Biopsja szyjki macicy polega na uszczypnięciu/wycięciu kawałka tkanki z powierzchni szyjki macicy, z łyżeczkowaniem kanału szyjki macicy lub bez niego.
Biopsja szyjki macicy – wskazania. Wskazaniem do biopsji jest identyfikacja patologicznego obszaru/obszarów na szyjce/pochwie podczas kolposkopii.
Biopsje są zwykle wykonywane na:
Obszary białego nabłonka pojawiające się po zastosowaniu kwasu octowego;
Strefy ujemne pod względem jodu na powierzchni szyjki macicy.
Biopsja szyjki macicy jest zabiegiem mało bolesnym i zwykle nie wymagającym znieczulenia. Jeśli jednak pacjentka ma niski próg bólu lub planowana jest biopsja z kilku okolic szyjki macicy, wówczas zabieg przeprowadza się w znieczuleniu miejscowym. W tym celu należy zastosować lidokainę w sprayu (może powodować mrowienie w pochwie), którą rozpyla się na powierzchnię szyjki macicy i/lub wstrzyknąć roztwór lidokainy bezpośrednio do szyjki macicy.
Biopsję szyjki macicy wykonuje się zawsze pod kontrolą kolposkopii:
Albo za pomocą specjalnej pęsety, następnie odrywa się kawałek nabłonka z powierzchni szyjki macicy;
Lub za pomocą urządzenia Surhydron; następnie wycina się kawałek nabłonka szyjki macicy.
Biopsję szyjki macicy można wykonać bezpośrednio po kolposkopii. Lekarz może również zaplanować wykonanie biopsji w innym dniu. W większości przypadków biopsję wykonuje się w pierwszej fazie cyklu miesiączkowego, tj. 3-5 dni po zakończeniu miesiączki. Dlaczego tak jest? Ponieważ miejsce biopsji goi się zwykle w ciągu 2 tygodni i konieczne jest, aby to zagojenie nastąpiło przed początkiem kolejnej miesiączki.
Wynik biopsji szyjki macicy (badanie histologiczne) jest zwykle gotowy w ciągu jednego dnia.
Biopsja szyjki macicy – możliwe powikłania:
Krwawienie z naczyń szyjki macicy (czasami konieczne jest zszycie szyjki macicy, aby je zatrzymać);
Rozwój infekcji/zapalenia w miejscu biopsji (czasami wymagany jest cykl leczenia przeciwbakteryjnego).
Powikłania te występują w mniej niż 0,5% wszystkich zabiegów biopsji szyjki macicy.
Biopsja szyjki macicy – zalecenia po biopsji.
Po biopsji szyjki macicy możesz mieć:
Umiarkowany dokuczliwy ból w podbrzuszu, czasem skurcze - średnio 3-5 dni;
Niewielkie/umiarkowane krwawienie z dróg rodnych – średnio 5-10 dni
Należy natychmiast skontaktować się z przychodnią/ginekologiem, jeżeli:
Krwawa wydzielina z dróg rodnych jest bardziej obfita niż normalna miesiączka;
Masz obfitą, krwawą wydzielinę z dróg rodnych lub dużo skrzepów;
odczuwasz silny ból w podbrzuszu;
Temperatura ciała powyżej 37,5;
Zauważasz niezwykłą wydzielinę o nieprzyjemnym zapachu
Biopsja szyjki macicy, czego nie należy robić:
Podnoś ciężary powyżej 3 kg
Zapewnij sobie intymność w ciągu najbliższych 2 tygodni
Idź do łaźni, sauny, kąp się przez kolejne 2 tygodnie (możesz myć się pod prysznicem).
Weź aspirynę; Lek ten rozrzedza krew i zapobiega tworzeniu się skrzepów krwi w obszarze biopsji, co może prowadzić do długotrwałego/ciężkiego krwawienia.
Aby zmniejszyć uczucie ciągnięcia w podbrzuszu, można zastosować Indometacynę/Nurofen 200 mg doustnie.
Konsultacyjny lekarz-położnik-ginekolog, dr hab. Borysowa Aleksandra Wiktorowna
Wydzielina po biopsji szyjki macicy – prawidłowa lub nieprawidłowa
Zjawisko wydzieliny po biopsji szyjki macicy oraz krwawienia po biopsji szyjki macicy wywołuje u kobiet znaczny strach. Jak niepokojące są te objawy, czy warto się tym martwić, jakie wyniki biopsji szyjki macicy są normalne - te pytania należy szczegółowo zbadać.
Biopsja szyjki macicy jest zabiegiem ginekologicznym, którego celem jest pobranie jednego lub kilku fragmentów tkanki błony śluzowej do badania histologicznego. Zasadniczo taką manipulację można uznać za drobną interwencję chirurgiczną, co nie wyklucza powikłań w tym okresie. Należy o tym poinformować każdą kobietę, której przepisano takie badanie. Wydzielina po biopsji szyjki macicy i umiarkowane krwawienie po biopsji szyjki macicy występują u każdej kobiety, więc nie jest to powód do niepokoju.
Wypis po biopsji szyjki macicy
Krwawienie po biopsji szyjki macicy jest dość częstym zjawiskiem i nie jest uważane za powikłanie, ale raczej za naturalny proces gojenia. W tym okresie kobieta może odczuwać niewyrażony dokuczliwy ból w podbrzuszu, jak podczas menstruacji. W miarę postępu gojenia plamienie po biopsji szyjki macicy stopniowo staje się rzadsze, na ranie pojawia się blizna, a po pięciu do sześciu dniach pacjentka może powrócić do normalnych zajęć. Po wykonaniu biopsji szyjki macicy wydzielina może utrzymywać się dość długo. Aby uniknąć powikłań, wystarczy przestrzegać zasad higieny osobistej i zaleceń lekarskich:
- używaj podpasek higienicznych;
- nie używaj strzykawki;
- nie odwiedzaj basenu, łaźni, sauny;
- wykluczyć ciężką aktywność fizyczną;
- odmówić relacji intymnych (okres zostanie wskazany przez lekarza);
- nie zażywaj leków zawierających aspirynę (aspiryna rozrzedza krew i może zwiększyć krwawienie).
Każdy lekarz ma obowiązek ostrzec pacjenta: po wykonaniu biopsji szyjki macicy wydzielina może być krwawa, skąpa i krótkotrwała. Chociaż wydzielina po biopsji szyjki macicy może mieć różny charakter w zależności od rodzaju biopsji: na przykład wydzielina po biopsji szyjki macicy w wyniku konizacji jest bardziej obfita i długotrwała. Jednak wydzielina po biopsji szyjki macicy metodą fal radiowych może być niezwykle skąpa i krótkotrwała. Krwawienie po biopsji szyjki macicy jest zawsze mniej wyraźne w przypadku delikatniejszych technik.
Po wykonaniu biopsji szyjki macicy wydzielina nie powinna budzić niepokoju pacjentki. Zwykle biopsja szyjki macicy nie wiąże się z żadnymi konsekwencjami i lepiej ją wykonać w pierwszej połowie cyklu. Wiadomo, że to właśnie w tym okresie następuje najwyższa regeneracja tkanek. Po wykonaniu biopsji szyjki macicy wydzielina jest wskaźnikiem stanu zdrowia. Prawdopodobieństwo powikłań wzrasta, jeśli pacjent nie stosuje się do zaleceń lekarskich. Konsekwencje uzyskane po manipulacji biopsją szyjki macicy mogą wystąpić, jeśli biopsję wykonano w czasie menstruacji. Jeżeli planowana jest biopsja szyjki macicy, krwawienie miesiączkowe może wymagać przełożenia zabiegu.
Niebezpieczne objawy po zabiegu
- krwawienie o jasnym szkarłacie lub ciemnym kolorze ze skrzepami;
- podwyższona temperatura ciała powyżej 37°C;
- nieprzyjemny zapach wydzieliny;
- silny, kurczowy ból w podbrzuszu;
- lekkie mdłości.
Jeśli zostanie wykonana biopsja szyjki macicy, krwawienie jest skomplikowane z powodu wymienionych dolegliwości - pilnie konieczna jest pomoc lekarska, ponieważ wystąpiła infekcja. W ramach leczenia przepisuje się intensywną terapię przeciwbakteryjną. Jeśli krwawienie po biopsji szyjki macicy jest ciężkie, podejmuje się działania mające na celu jego zatrzymanie. Po zabiegu biopsji szyjki macicy zwykle możliwa jest jedynie niewielka krwawa wydzielina, każda inna wydzielina jest powodem wizyty w klinice. Należy zaznaczyć, że krwawienie po biopsji szyjki macicy może być spowodowane złym układem krzepnięcia krwi u kobiet, dlatego przed wypisaniem skierowania lekarz musi przepisać niezbędne badania. Konieczne są także badania przesiewowe w kierunku infekcji wirusowych (zapalenia wątroby), infekcji HIV i AIDS.
Obecność choroby, takiej jak nadżerka szyjki macicy, sama w sobie jest wskazaniem do biopsji. Biopsję szyjki macicy przepisuje się w celu erozji według uznania lekarza. Przed zabiegiem wskazane jest wykonanie badania PAP (rozmaz flory z dróg rodnych na obecność komórek nowotworowych) oraz kolposkopii. To badanie pozwala w powiększeniu zidentyfikować zmienione obszary - strefy ujemne pod względem jodu, które pojawiają się podczas stosowania roztworu Lugola. Jednak biopsja szyjki macicy w celu wykrycia erozji nie jest warunkiem wstępnym, a decyzja o przepisaniu tej procedury zostaje podjęta po kompleksowym badaniu. Biopsja szyjki macicy podczas erozji pozwala wykluczyć lub wykryć raka szyjki macicy na najwcześniejszym etapie, co pozwoli na rozpoczęcie leczenia na czas i całkowite pozbycie się tej straszliwej diagnozy.
Z reguły wyniki biopsji szyjki macicy wskazują na różne patologie. Za ich pomocą ustalana jest ostateczna i dokładna diagnoza. Podejrzaną diagnozę można również usunąć (biopsja szyjki macicy podczas erozji może wykluczyć raka).
Zmiany komórkowe dzielimy według nasilenia, są trzy z nich:
- dysplazja szyjki macicy pierwszego stopnia (jedna trzecia zmodyfikowanych komórek);
- dysplazja szyjki macicy drugiego i trzeciego stopnia (wskazuje na obecność dużej liczby nieprawidłowych komórek).
W przypadku dysplazji szyjki macicy pierwszego stopnia leczenie jest przepisywane według uznania lekarza na podstawie wyników rozmazów flory i kolposkopii. Drugi i trzeci stopień wymagają obowiązkowego leczenia.
Zatem biopsja szyjki macicy jest procedurą medyczną, której wyniki decydują o trafnej diagnozie. I pamiętaj: jeśli po biopsji szyjki macicy lub po wykonaniu rozszerzonej biopsji szyjki macicy wystąpi obfite krwawienie, wydzielina stanie się cuchnąca lub zmieni kolor – skontaktuj się natychmiast z kliniką, bo tylko wczesne rozpoczęcie leczenia zapewni powodzenie!
Najważniejsze i najciekawsze wiadomości na temat leczenia niepłodności i zapłodnienia in vitro już na naszym kanale Telegram @probirka_forum. Dołącz do nas!
Każdy z nas, kto zetknął się z tematem ART, jest dość dobrze zorientowany w IVF, ICSI, schematach stymulacji
Hormon Kisspeptyna jest obiektem zainteresowania badaczy od dwóch dekad.
Trendem współczesnego świata jest młodość, młodość i jeszcze raz młodość.
- Bezpłodność
- Diagnoza niepłodności
- Niepłodność kobieca
- Niepłodność męska
- Laparoskopia
- Wszystko o zapłodnieniu in vitro
- IVF w ramach obowiązkowego ubezpieczenia medycznego
- IVF zgodnie z kwotą
- Technologie i programy
- Statystyka
- Embriologia
- Psychologia
- Osobiste historie
- Zapłodnienie in vitro i religia
- Za granicą
- Kliniki: ciąża po zapłodnieniu in vitro
- Ciąża i poród po zapłodnieniu in vitro
- Programy dawców
- Dawstwo oocytów
- Dawstwo nasienia
- Macierzyństwo zastępcze
- Sztuczne zapłodnienie
- Styl życia
- Odżywianie i diety
- piękno i zdrowie
- Sławni ludzie
- Farmakologia
- Dzieci
- Zdrowie
- Psychologia i rozwój
- Przyjęcie
- Ustawodawstwo
- Akty regulacyjne
- Standardowe dokumenty dotyczące macierzyństwa zastępczego
- Pomocna informacja
- Słowniczek
- Katalog chorób
- Ocena kliniki
- Kalkulatory
- Ciekawy
- Ankiety
Wszelkie materiały zamieszczone na stronie www.probirka.org, łącznie z tytułami działów,
są wynikami własności intelektualnej, do której przysługują wyłączne prawa
należą do SweetGroup IT LLC.
Jakiekolwiek wykorzystanie (w tym cytowanie w sposób określony w art. 1274 Kodeksu Cywilnego
Kodeks Federacji Rosyjskiej) materiałów serwisu, w tym nazw działów, poszczególnych stron serwisu, możliwe jest wyłącznie poprzez aktywne indeksowane hiperłącze do www.probirka.org.
Wyrażenie „TEST TUBE/PROBIRKA.RU” jest oznaczeniem handlowym, wyłącznym prawem do jego używania w celu indywidualizowania organizacji, które należy do SweetGroup IT LLC.
Jakiekolwiek użycie oznaczenia handlowego „TEST TUBE/PROBIRKA.RU” jest możliwe wyłącznie w sposób określony w art. 1539 ust. 5 Kodeksu cywilnego Federacji Rosyjskiej.
©, SweetGroup IT LLC, 16+
G. Moskwa, ul. Oktiabrskaja, 98, budynek 2