Гонорея – распространенное венерическое заболевание. Пути распространения инфекции
Под словом «инфекция» подразумевается или заражение организма, или наступившее в результате заражения инфекционное заболевание.
Инфекционное заболевание - это процесс, возникающий в результате взаимодействия болезнетворных микробов с восприимчивым организмом в определенных условиях внешней среды.
Болезнетворные микробы обладают рядом свойств, благодаря которым они становятся агрессивными в отношении организма человека. Важнейшей особенностью болезнетворных микробов является их ядовитость (токсичность) для организма, обусловленная выработкой микробами особых веществ, называемых токсинами (см. «Микробные яды»).
На развитие инфекционного процесса (заболевания) влияет качество и количество микробов, попавших в организм, а также реакция организма на внедрение микробов. Важную роль играют также условия жизни, труда, нервные травмы и др.
Виды инфекций. Различают инфекции острые и хронические.
Острые инфекции характеризуются внезапным началом и сравнительно кратковременным течением. Примером может служить заболевание корью, скарлатиной и др.
Хронические инфекции отличаются длительным течением.
Очень часто инфекционное заболевание протекает не всегда типично - отсутствуют характерные признаки болезни (например, может не быть сыпи при сыпном тифе).
В отдельных случаях инфекционная болезнь протекает скрыто, бессимптомно и ее можно обнаружить лишь при помощи лабораторных методов исследования.
Иногда на одно инфекционное заболевание наслаивается другое, например ребенок, больной корью, заболевает дифтерией, и наоборот.
Эпидемический процесс. Процесс распространения инфекции в человеческом коллективе (эпидемический процесс) - сложное явление, слагающееся из взаимодействия трех основных, тесно связанных между собой элементов: источника инфекции, путей передачи и распространения инфекции и восприимчивости к данной инфекции населения.
Источником инфекции может быть не только больной человек, но и здоровый - бактерионоситель, имеющий в своем организме и выделяющий болезнетворные микробы во внешнюю среду.
Пути и способы передачи инфекции могут быть самыми paзнообразными.
Наиболее частый случай передачи инфекции, встречающийся почти при всех инфекционных заболеваниях, - контактно-бытовой. Различают прямой контакт, т. е. передачу инфекции через непосредственное соприкосновение с источником инфекции (уход за больным, поцелуй и т. д.), и непрямой, т. е. передачу инфекции через предметы домашнего и производственного обихода (посуда, мебель, инструмент, белье и т. д.).
Не менее важную роль в распространении инфекций играет передача инфекции через воздух. В одних случаях инфекция передается при помощи выбрасываемых больным в воздух (при разговоре, чихании, кашле) мельчайших капелек из дыхательных путей. Этот способ заражения носит название воздушно-капельного. Таким образом заражаются гриппом, туберкулезом, корью, скарлатиной и другими болезнями.
В других случаях инфекция передается воздушно-пылевым способом, когда попавший в воздух помещения болезнетворный микроб длительное время сохраняется в пыли. При соответствующих условиях (антисанитарное содержание помещения) эти частицы пыли вдыхает здоровый человек. Надо отметить, что воздушно-пылевым способом передаются лишь те инфекции, возбудители которых устойчивы к высушиванию и могут длительное время находиться в пыли помещений (например, тy6eркулезный микроб). При передаче инфекций через воздух большое значение имеет количество микробов. Поэтому все гигиенические мероприятия: вентиляция помещений, своевременная влажная уборка и прочее - являются важнейшим средством общей профилактики инфекций, распространяющихся через воздух.
Одним из способов распространения инфекционных заболеваний является передача инфекции через воду. Через воду могут передаваться брюшной тиф, холера, дизентерия. Это может произойти при питье зараженной воды в тех случаях, когда микробы, выделенные из организма с калом и мочой, попадают в воду или при купании в ней.
Имеется также пищевой способ распространения инфекции. В пищу микробы попадают различными путями: непосредственно через больное животное, от которого получен данный продукт (молоко, зараженное мясо и др.), через человека (больного или бактерионосителя), при приготовлении или обработке продуктов (заражение молока больным человеком или бактерионосителем), или через предметы (мытье посуды зараженной водой, разделка продуктов на загрязненных столах и т. д.).
Инфекция может передаваться также через живых передатчиков. Так, малярия передается через комаров определенного вида, сыпной тиф -через вшей, чума -через блох и пр.
Живые передатчики инфекционных болезней передают инфекцию различным путем. Мухи, например, переносят инфекцию на своих лапках. В то же время микроб сыпного тифа, попадая в тело вши, интенсивно размножается в нем, накапливается, в результате чего вошь остается заразной в течение всей своей жизни. Еще более активную роль играют клещи, так как кроме происходящего размножения микроба в их теле они способны передавать инфекцию своему потомству.
Имеется еще один способ передачи инфекции - почва. Через почву передается столбняк.
Таким образом, можно сказать, что на течение эпидемического процесса влияют следующие факторы:
1) свойства болезнетворного микроба. Так, например, в детском коллективе вспышка кори дает более резкий подъем заболеваемости по сравнению со вспышкой дифтерии. Это объясняется высокой заразительностью микроба кори;
2) путь распространения инфекции. Например, употребление заряженной воды и пищевого продукта вызывает массовое одномоментное заражение людей. В то же время при распространении инфекции контактным путем, при котором массовое одномоментное заражение отсутствует, эпидемический процесс развивается постепенно;
3) жилищные условия. При неудовлетворительных жилищных условиях (скученности, переуплотненности населения) создаются все условия для передачи инфекции. Кроме того, важнейшее значение имеет соблюдение гигиенических условий (проветривание, уборка помещений и пр.);
4) условия питания и качество пищевых продуктов. Эти факторы оказывают влияние на течение эпидемического процесса в двух направлениях. С одной стороны, употребление в пищу зараженных продуктов приводит к распространению той или иной инфекции, с другой - недостаточность и неполноценность питания способствуют распространению инфекционного заболевания;
5) профессия. Этот фактор влияет на течение эпидемического процесса двояко: лица определенных профессий (обрабатывающие животное сырье) чаще болеют сибирской язвой, а тяжелые условия труда приводят к распространению инфекционых заболеваний;
6) уровень санитарной культуры населения. Этот фактор отражается на степени всех инфекционных заболеваний. Наличие гигиенических навыков у населения способствует снижению инфекционных заболеваний;
7) различные стихийные бедствия, войны, неурожаи. Эти факторы вызывают массовое передвижение людей. Такое усиленное передвижение способствует возникновению инфекционных заболеваний. Если раньше инфекционное заболевание (например, грипп) регистрировалось единичными случаями, то усиление передвижения людей привело к распространению его (пандемия гриппа, в 1918 г. и пандемия сыпного тифа в 1919 1920 гг. были в значительной степени связаны с первой мировой и гражданской войнами);
8) сопротивляемость коллектива инфекции. Незначительное распространение скарлатины, дифтерии среди взрослых и массовое распространение этих инфекций среди детей объясняется высокой сопротивляемостью (иммунитетом) взрослых и высокой восприимчивостью детского населения;
9) противоэпидемические мероприятия. Это очень важный фактор, воздействующий на течение эпидемического процесса. Например, своевременная изоляция больного человека (источника инфекции) может предотвратить дальнейшее распространение эпидемического процесса.
ИММУНИТЕТ
Иммунитетом, или невосприимчивостью, называется такое состояние организма, при котором в нем создаются условия, не допускающие развития того или иного инфекционного заболевания.
Развитие иммунитета в организме происходит в результате перенесенного инфекционного заболевания, а также под влиянием проводимых предохранительных прививок.
На выработку иммунитета большое влияние оказывают условия, в которых находится организм: недостаточное питание (особенно недостаток витаминов А и С), перегревание или переохлаждение, сильное переутомление и др.
Различают следующие виды иммунитета: врожденный и приобретенный, активный и пассивный, естественный и искусственный.
Виды иммунитета можно представить следующей схемой:
Врожденный иммунитет (или видовой) свойствен определенному виду животных или человеку.
Приобретенный иммунитет может возникнуть после перенесенного инфекционного заболевания. В этом случае говорят о естественно приобретенном иммунитете. Приобретенный иммунитет может быть следствием проведения профилактических прививок вакцинами. В этом случае говорят об искусственно приобретенном иммунитете. Как при перенесенном заболевании, так и при введении в организм вакцин возникает активно приобретенный иммунитет. Такое название дано потому, что невосприимчивость в этих случаях формируется за счет мобилизации защитных механизмов самого организма.
Кроме активно приобретенного иммунитета существует пассивный, приобретаемый двумя путями: введением сывороток и передачей защитных веществ ребенку от матери в процессе внутриутробного развития и с молоком при грудном вскармливании. В первом случае говорят о приобретенном искусственном пассивном иммунитете, во втором - о приобретенном естественном пассивном иммунитете.
Естественные защитные силы организма. Организм человека обладает рядом защитных свойств, при помощи которых создается препятствие для проникания болезнетворного микроба, наступает его гибель или удаление из организма.
Важное значение в защите организма имеют кожа и слизистые оболочки.
Кожа является надежной преградой для большинства болезнетворных микробов. Она не только механически предохраняет организм, но, выделяя ряд веществ, убивает находящихся на своей поверхности микробов. Наибольшей защитной способностью обладает чистая кожа.
Такой же надежной защитой служат слизистые оболочки полости рта, носа, глаз, верхних дыхательных путей и других органов, которые выделяют вещества, многие из которых губительно действуют на микробы. Так, слизистая оболочка глаза, как правило, не имеет микробов, хотя они попадают в нее постоянно вместе с пылью. Это объясняется наличием в слезе особого вещества, убивающего и растворяющего многих микробов. Губительным действием на микробы обладает слюна человека.
Хорошей защитой организма служит желудочный и кишечный сок. В кислом содержимом желудка человека погибают многие болезнетворные микробы, а микрофлора кишечника предотвращает размножение болезнетворных микробов, попадающих в него, и способствует выделению этих микробов из организма вместе с содержимым кишечника.
Защитным действием против микробов обладает также кровь, точнее, ее сыворотка.
Преградой на пути микробов являются воспалительные процессы, возникающие в месте проникания заразного начала, препятствующие дальнейшему продвижению микробов в организме.
Естественные защитные приспособления организма играют большую роль, но иногда они оказываются недостаточными. В этих случаях яды микробов вызывают гибель клеток только на определенном участке кожи или слизистой оболочки и микроб проникает в организм. Состояние организма тогда зависит от его способности противостоять микробу и его ядам, иными словами, в какой степени организм обладает иммунитетом к данному заболеванию.
Фагоцитоз. Проникание микробов в подкожный слой часто сопровождается воспалительным процессом. Микробы попадают под кожу вместе с инородными телами (заноза, обыкновенная ссадина). В месте попадания появляется краснота, может образоваться нарыв. Это характерные признаки воспаления.
В организме человека имеется большое количество клеток, обладающих особыми защитными свойствами. И. И. Мечников на основании научных наблюдений сделал вывод, что организм человека и животных при помощи особых клеток освобождается от микробов. Эти клетки, активно передвигаясь к микробам, поглощают их. Такие клетки И. И. Мечников назвал фагоцитами, т. е. пожирателями микробов, а процесс захватывания, переваривания микробов - фагоцитозом. Роль фагоцитов играют подвижные клетки крови - лейкоциты (белые кровяные тельца), а также клетки печени, селезенки, клетки стенок кровеносных сосудов. При попадании микробов в организм эти клетки бурно размножаются и концентрируются вокруг очага воспаления. Они обволакивают своими отростками микробов и поглощают их. Результат этого взаимодействия бывает различным: клетка-фагоцит, справившаяся с микробом, может остаться способной к дальнейшему фагоцитозу, но в ряде случаев вместе с микробом погибает и поглотившая его клетка-фагоцит. Бывает и так, что микроб разрушает своими токсинами поглотившую его клетку и продолжает размножаться. В процессе воспаления погибает большое количество клеток-фагоцитов (главным образом белых кровяных телец). Продуктом разрушения клеток-фагоцитов, микробов и окружающих тканей является гной, образующийся непосредственно в очаге воспаления.
Антигены и антитела. Как уже было сказано, кровь здорового человека обладает способностью убивать некоторых микробов.
Человек, переболевший заразной болезнью, второй раз ею не заражается. При введении крови переболевшего человека здоровому последний приобретает иммунитет, так как кровь человека, перенесшего инфекционное заболевание, обладает защитными качествами и предохраняет от этой инфекции здоровых людей. Причиной такого действия крови, а точнее сыворотки крови, является наличие в ней особых защитных свойств - антител, образующихся в результате попадания в организм болезнетворных микробов (антигенов).
Если человек заболел брюшным тифом, то в сыворотке его крови появляются брюшнотифозные антитела, заражение дифтерией вызывает образование дифтерийных антител и т. д. Надо сказать, что брюшнотифозные антитела действуют только на палочку брюшного тифа, а дифтерийные - на дифтерийного микроба.
Действие антител на микробную клетку различно. Некоторые микроорганизмы (например, возбудитель холеры) под влиянием антител претерпевают значительные изменения, оканчивающиеся полным их растворением. Однако при большинстве заразных болезней микробы не растворяются, но антитела при этом играют большую роль, так как они, преодолевая сопротивление микробов, облегчают поглощение их фагоцитами. Некоторые антитела обладают способностью осаждать микробы на месте первоначального проникания в организм, где они подвергаются воздействию фагоцитов.
И, наконец, важное свойство антител - обезвреживание микробных ядов - токсинов.
Таким образом, антитела играют большую роль в иммунитете организма, являясь мощными средствами защиты организма от микробов.
Явление фагоцитоза, выработка организмом антител, естественные защитные приспособления организма - вот тот комплекс преград на пути болезнетворных микробов, попадающих в организм человека.
Эта инфекция поражает слизистые органов, в основном, мочеполовой системы.
Чаще всего, гонорея поражает молодежь, ведущую половую жизнь с частой сменой партнеров. Опасность данной инфекции заключается в развитии осложнений, в том числе и бесплодия. Кроме того, возбудители инфекции (гонококки) могут с током крови распространяться по организму, провоцируя развитие гонорейных эндокардитов, менингитов, поражений суставов.
Коварство этой инфекции заключается в том, что она может протекать скрытно, практически не проявляясь клинически. Между тем, такой больной может распространять инфекцию, заражая своих партнеров.
Заразится гонореей можно во время полового акта.
Причиной развития гонореи является заражение гонококком. В 99% случаев заражение инфекцией происходит во время полового контакта, причем форма контакта не имеет особого значения. Заразиться можно и при «неполном» половом контакте (без проникновения во влагалище), а также, при оральных или анальных ласках.
Женщины более восприимчивы к инфекции. Вероятность инфицирования женщины после вступления в половой контакт с больным гонореей составляет 50-80%. Мужчине инфицируются гонореей реже, при контакте с больной партнершей, заражение инфекцией случается в 30-40% случаев. Объясняется это строением уретры у мужчин, гонококкам сложнее проникнуть по узкому и длинному каналу.
Заражение гонорей младенцев возможно в момент родов, при условии, что мать больна гонореей. Бытовой путь распространения инфекции встречается крайне редко, так как гонококки неустойчивы и быстро гибнут во внешней среде. Однако при совместном купании и использовании общей мочалки такой путь заражения не исключен.
Во время беременности заражение плода от матери невозможно, так как неповрежденные плодные оболочки являются непреодолимым препятствием для гонококков. Передача инфекции случается в момент родов. У ребенка инфекция поражает конъюнктиву глаз. У девочек инфекция часто поражает еще и половые органы. Заражение гонореей новорожденного может привести к его слепоте.
Клиническая картина
Принято различать свежую (с момента заражения прошло не более 2 месяцев) и хроническую форму гонореи.
Свежая гонорея, в свою очередь, может протекать в острой, подострой и торпидной (с практически не проявляющими симптомами) форме. Кроме того, у некоторых людей отмечается носительство инфекции, то есть, сами они не больны, однако, возбудитель гонореи в организме присутствует.
Нужно сказать, что гонорея часто протекает в комплексе с другими инфекциями (трихомонадной, хламидиозной), поэтому симптоматика заболеваний может несколько отличаться. В последнее время участились случаи малосимптомной или бессимптомной гонореи.
При острой гонорее у женщин, как правило, отмечается:
- Появление обильных серозно-гнойных выделений из влагалища;
- Отек и гиперемия слизистых;
- Зуд и жжение в уретре (что может говорить о наличие ), учащенное мочеиспускание.
- Появление кровянистых выделений между менструациями;
- Боли внизу живота.
Однако у многих женщин описанные симптомы гонореи выражены очень слабо, либо заболевание протекает скрытно, не вызывая субъективных ощущений. Поэтому участились случаи позднего обращения к врачу, когда инфекция уже поразила маточные трубы, матку и ткани брюшины. На этом этапе заболевания могут ощущаться сильные боли в животе, отмечается повышение температуры до 40 градусов, нарушения пищеварения и сбои менструального цикла.
У мужчин гонорея, чаще всего, протекает с симптомами, характерными для уретрита в острой форме. Отмечается:
- Отечность уретры, боль, жжение;
- Появление гнойных выделений;
- Затруднение при мочеиспускании.
В запущенных случаях гонореи, инфекция поражает яички и простату. В это время больные ощущают озноб, у них сильно повышается температура.
Хроническая гонорея характеризуется стертыми симптомами и затяжным течением. Периодически процесс обостряется. При хронической гонорее в малом тазу возможно возникновение спаечных процессов, что приводит к бесплодию.
Возможные осложнения
Поскольку при бессимптомном течении гонореи заболевание редко выявляется на ранней стадии, инфекция нередко провоцирует осложнения.
У женщин восходящее распространение инфекции провоцируют менструации, хирургические аборты, проведение различных диагностических процедур, связанных с выскабливанием и зондированием. Осложнения гонореи проявляются в виде поражения маточных труб, яичников и тела матки. Инфекция провоцирует воспалительные процессы, вплоть до образования абсцессов.
Осложнения гонореи приводят к нарушениям репродуктивной функции, возможно, возникновение внематочной беременности, вторичного бесплодия. У беременных, больных гонорей, инфекция повышает риск выкидыша и возникновений осложнений в родах.
У мужчин гонорея может спровоцировать развитие гонококкового эпидидимита или , инфекция приводит к нарушению выработки сперматозоидов.
Гонорея может поражать мочевой пузырь, почки, прямую кишку, суставы и другие органы.
Методы диагностики
Диагностика гонореи не ограничивается выявлением клинических симптомов. Для постановки диагноза необходимо проведение лабораторных тестов. При подозрении на гонорею назначается:
- Проведение микроскопического исследования мазков;
- Проведение бакпосева на специфические питательные среды с целью выделения возбудителя.
- ПЦР и ИФА диагностика.
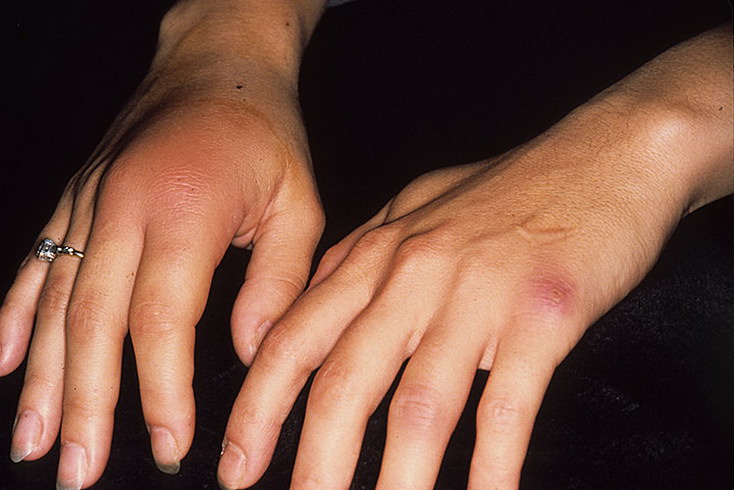 В процессе микроскопического исследования с окраской по методу Грама, удается выявить гонококки типичной бобовидной формы. Однако данный метод не всегда является информативным по причине изменчивости возбудителя.
В процессе микроскопического исследования с окраской по методу Грама, удается выявить гонококки типичной бобовидной формы. Однако данный метод не всегда является информативным по причине изменчивости возбудителя.
Бакпосев с использование в качестве питательной среды кровяного агара позволяет выявить наличие инфекции в организме с большей точностью. Кроме того, этот метод позволяет выявить чувствительность возбудителя к антибактериальным средствам.
Поскольку гонорея часто протекает в комплексе с другими инфекциями, больных, как правило, направляют на обследования по поводу других ИППП. Кроме того, назначается УЗИ органов малого таза, проведение уретроскопии, кольпоскопии (для женщин).
Лечение
Для лечения гонореи применяют современные антибактериальные средства. Выбор средств осуществляется в зависимости от давности заболевания, наличия или отсутствия осложнений, сопутствующих инфекций.
Как правило, гонорею мочеполовой сферы лечат с применением Цефиксима, Ципрофлоксацина, Цефтриаксона. Возможно, применением таких препаратов, как Офлоксацин, Амоксициллин, Цефозидим и пр.
 Младенцам, рожденными больными гонореей матерями, назначается профилактическое лечение. Вводится внутримышечно Цефтриаксон, в глаза закладываются эритромитициновая мазь.
Младенцам, рожденными больными гонореей матерями, назначается профилактическое лечение. Вводится внутримышечно Цефтриаксон, в глаза закладываются эритромитициновая мазь.
Если зафиксированы признаки распространения инфекции, то есть, развитие острого восходящего процесса, желательна госпитализация, соблюдение постельного режима. Если гонорея спровоцировала образование гнойных абсцессов, требуется срочная операция, чаще всего, используются лапароскопические методы.
Дополнительно для лечения гонореи применяют местные методы и физиопроцедуры.
В качестве местной терапии при гонорее назначается промывание влагалища и уретры раствором Проторгола (1-2%), раствором нитрата серебра (0,5%). Физиолечение может быть назначено при стихании воспалительного процесса. При гонорее назначается электрофорез, токи УВЧ, УФО, лазеро- и магнитотерапия
Иммунотерапия при гонорее проводится после стихания острого процесса или вне обострения при хроническом течении болезни. Применяются, как специфические средства (гоновакцина), так и общеукрепляющие препараты. После приема антибиотиков назначается лечение бифидо- и лактопрепаратами.
После завершения лечения гонореи необходимо проведение контрольных анализов. Успешным лечение признается в случае полного исчезновения клинических симптомов и при отсутствии в тестовых пробах возбудителя инфекции (анализ проводится на 7-10 день после окончания курса).
Лечение народными методами
При гонорее средства народной медицины можно использовать только в качестве дополнения к лечению антибиотиками, назначенному врачом. Полагаться только на отвары и настои трав не стоит.
Для повышения эффективности антибиотиков при лечении гонореи стоит использовать отвар лопуха. Готовится отвар из сухого или свежего измельченного корня, на стакан воды следует брать полную ложку сырья. Отвар готовят на водяной бане, прогревая не менее 30 минут. Затем нужно оставить отвар до полного остывания и поцедить, хорошо отжав осадок. Пить отвар нужно каждый час, принимая по 1-2 ложки, принимать на протяжении всего курса лечения гонореи.
Прогноз и профилактика
Основа профилактики гонореи – защита от заражения гонококком. Необходимо избегать половых связей с партнерами, не вызывающими доверия. Если же такие контакты все же случаются, необходимо использовать барьерные средства защиты (презерватив).
В том случае, если произошел незащищенный половой контакт с малознакомым партнером, стоит в течение недели пройти обследование на ИППП. Так как любая инфекция легче поддается лечению в самом начале процесса.
Прогноз при гонорее зависит от своевременности проводимого лечения. Как правило, свежая гонорея успешно лечится, никаких осложнений или последствий для здоровья инфекция не вызывает.
При хронической гонорее прогноз значительно ухудшается. При длительно протекающем воспалении возможны серьезные осложнения, вплоть до полного бесплодия.
Предупредить проникновение и развитие различных инфекций может каждый человек, главное – знать основные опасности, которые подстерегают на каждом шагу, и пути их распространения. Источники инфекции – это места обитания и жизнедеятельности микроорганизмов.
Различают два вида источников распространения инфекции – экзогенные и эндогенные. В первом случае речь идет об источниках, которые находятся вне организма человека, во втором – факторах, находящихся в организме больного.
В свою очередь, к экзогенным источникам распространения инфекций относят:
- Больных с гнойно-септическими заболеваниями;
- Животных;
- Бациллоносителей.
Не стоит забывать, что для ослабленного организма потенциальную опасность представляют не только выраженные патогенные микроорганизмы, но и условно-патогенные, которые являются неотъемлемой частью различных тканей и органов человека, но в определенных обстоятельствах становятся источником заболеваний. Подобная микрофлора также присутствует на посторонних предметах, которыми окружен человек.
Иногда человек может сам не болеть, но являться переносчиком вирусов, то есть бациллоносителем. В данном случае вероятно распространение инфекции как на ослабленных людей, так и на здоровых, хотя и в разной степени.
В редких случаях в роли источников экзогенной инфекции выступают животные.
Патогенная микрофлора проникает в организм человека следующим путями:
- Воздушным;
- Капельным;
- Контактным;
- Имплантационным;
- Фекально-оральным;
- Вертикальным.
1. При воздушном способе распространения инфекции микроорганизмы атакуют человека из окружающего воздуха, в котором они находятся в подвешенном состоянии или в составе частиц пыли. Человек, делая вдохи, может заразиться любым заболеванием, которое может передаться таким образом.
2. Под капельным способом распространения инфекции подразумевают проникновение в рану возбудителей, которые содержатся в мелких каплях выделений из верхних дыхательных путей. Но в эту среду микроорганизмы попадают от зараженного человека при кашле, разговоре и чихании.
3. Когда говорят о контактном пути распространения инфекции, то речь идет о попадании микробов через предметы в раны и поврежденные участки кожи при непосредственном контакте. Таким образом можно заразиться через хирургические и косметологические инструменты, предметы личного и общественного пользования, одежду и так далее.
4. При имплантационном заражении возбудители проникают в организм человека в случае различных операций, которые подразумевают оставление в теле посторонних предметов. Это могут быть и шовные материалы, и синтетические протезы сосудов, и искусственные клапаны сердца, электрокардиостимуляторы и т.п.
5. Фекально-оральное заражение – это проникновение инфекции в организм человека через желудочно-кишечный тракт. Патогенная микрофлора может попасть в желудок через немытые руки, грязные и зараженные продукты питания, воду и почву.
6. Под вертикальным способом распространения инфекции подразумевается передача вирусов от матери плоду. В данном случае чаще всего говорят о ВИЧ-инфекциях и вирусных гепатитах.
Эндогенная инфекция провоцирует заболевание изнутри или со стороны покровов человеческого тела. К основным ее очагам относятся:
- воспаления покровного слоя – эпителия: , фурункулы, экземы, ;
- очаговые инфекции желудочно-кишечного тракта: , холангит, холецистит;
- инфекции дыхательных путей: , бронхит, абсцесс легких, фронтит;
- воспаления урогенитального тракта: сальпингоофорит, цистит, пиелит;
- очаги неизвестных инфекций.
Эндогенное инфицирование осуществляется такими способами, как контактный, гематогенный и лимфогенный. В первом случае бактерии могут попасть в рану с близлежащих от операционных разрезов поверхностей кожи, из просветов вскрытых внутренних органов во время операций или же из очага воспаления, находящегося вне зоны хирургического вмешательства. Такие пути распространения инфекции, как гематогенный и лимфогенный, означают проникновение вирусов в рану по лимфатическим и кровеносным сосудам от очага воспаления.

Госпитальная инфекция
Понятие госпитальной инфекции появилось в 70-80 годах 20 века, поскольку участились случаи заболеваемости инфекциями, вызванными высокопатогенными штаммами микроорганизмов, которые циркулируют внутри лечебных учреждений, при этом за их пределами практически не встречаются. Данные штаммы образовались путем отбора наиболее приспособленных антибиотикорезистентных микроорганизмов, распространяющихся от больных пациентов к персоналу больниц и наоборот. К таким микроорганизмам относят: кишечную палочку, золотистого стафилококка, протея, синегнойную палочку, пептококки, бактероиды, а также грибы. По определению ВОЗ, заражения ВИЧ и вирусным гепатитом в больницах относят также к данному типу распространения инфекции.
Резервуарами внутрибольничных инфекций являются:
- кожа;
- волосы;
- постель больных;
- спецодежда персонала;
- полость рта;
- кишечник (фекалии).
Основным путем передачи инфекций внутри больничных учреждений является контактный, хотя раньше считался воздушный.
К сожалению, полностью исключить вероятность заражения госпитальным путем невозможно, но на сегодняшний день выработан ряд мер, помогающий существенно снизить риск заболеваемости.
Было замечено, что чем больше пациент или работник находится в больничном учреждении, тем выше риск заражения инфекциями. Особенно это касается пациентов с гнойно-септическими заболеваниями. Госпитальные инфекции чаще развиваются у больных, которые вынуждены длительное время пребывать на больничной койке и ограничены в движениях.
Во многих развитых странах сегодня проводят постоянный бактериологический мониторинг возбудителей госпитальной инфекции. При обнаружении определенных микроорганизмов проводят соответствующие профилактические меры распространения инфекции.