
Zhubné nádory krčka maternice. Nádor krčka maternice, vajíčkovodov
Informácie na lokalite sú zverejnené len na informačné účely a nemôžu byť použité na samošetrenie.
nádory maternice a vaječníkovsniekoľko zaujímajú významné miesto. Nádory vrátane maternice a vaječníkov, sa vyvinú za určitých nepriaznivých podmienok, keď bunky tela získajú schopnosť nadmerného rastu a rozšírenia.
Nedávno veľmi bežné , vrátane infekcií, a nádory maternice a vaječníkov, Dokonca aj patologické s takýmito ochoreniami nie vždy platí. bez je ťažké ich odlíšiť od normálnych sekrétov. So skrytým priebehom chorôb žien, , a ďalšie príznaky. Preto každá žena najmenej dvakrát do roka vyžaduje preventívne vyšetrenie gynekológa.
Benígne a zhubné nádory (rakovina) maternice, krčka maternice a vaječníkov
nádorymaternice a vaječníkovsú benígne a zhubný . benígne nádory rastú pomaly, oddeľujú sa od okolitých tkanív, nevyklíčia v priľahlých orgánoch a krvných cievach. v brušnej dutine, spojené s rastom benígneho nádoru maternice alebo vaječníkov, vznikajú v dôsledku tlaku nádoru na susedné orgány. chirurgia odstráneniebenígny nádor zvyčajne eliminuje ochorenie.
Pozri náš aby včas prešla komplexná diagnostika nádorov maternice a vaječníkov.
Benígne nádory maternice, krčka maternice a vaječníkov
Medzi benígne nádory maternice a vaječníkovnajčastejšie a (fibroidy, fibroidy) maternice.
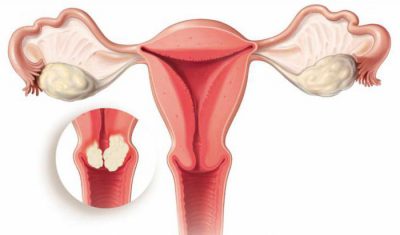
- to je benígne nádory vaječníkov, predstavujúce rozdielnu veľkosť dutiny vytvorenej vo vaječníku. Najčastejšie majú zaoblený tvar a ich stena je tvorená z ovariálneho tkaniva. Obsah ovariálnej cysty sa môže meniť: transparentná alebo čokoládová tekutina, krv. Najčastejšie symptómamiovariálne cysty sú bolestia pocit ťažkosti v dolnom bruchu. Ovariálne cystómy môžu viesť k , , Neplodnosť. Niekedy cystóm, ktorý tlačí na močový mechúr a konečník, vedie k zhoršeniu močenia (časté naliehavé) a narušuje črevá. Ak cystóm dosiahne veľké rozmery, žena zaznamená zvýšenie brucha. Niekedy sa okraj sférického nádoru prehmatá. Pri mobilných ovariálnych cystómoch existuje nebezpečenstvo krútenia nohy cystómu a jeho nekrózy. Niekedy sa infikuje obsah cystómu, v jeho dutine sa vytvára hnis. Benígne ovariálne cystómy môžu degenerovať do malígnych nádorov. Preto naistoyyaachikov podlieha povinnému okamžitému odstráneniu.
- to je benígny nádor maternicevyvíjajúce sa zo svalovej tkaniva maternice. príznakytoto nádorsú tiež bolesť a pocit ťažkosti v dolnom bruchu. Rovnako ako ovariálne cystómy, maternicové fibroidy sú niekedy príčinou zhoršenia močenia a funkcie čriev. Uterinné fibroidy môžu dosiahnuť veľké rozmery a u tenkých žien môže byť palpované cez brušnú stenu. V niektorých prípadoch fibromatózny uzol rastie k maternicovej dutine a je spojený s jej stenou pedikulom. Jeden z charakteristických príznakov maternicových fibroidov je hojný spolu s , Čím väčší je nádor, tým dlhšie a hojnejšie je menštruačné krvácanie.Len odstránenie maternicových fibroidov vedie k vyliečeniu., Chirurgické odstránenie fibroidov sa vykonáva s veľkým nádorom, s jeho rýchlym rastom so silným , porucha funkcie panvových orgánov. U malých maternicových fibroidov, ktoré sa nezvyšujú, nemajú žiadne príznaky, chirurgický zákrok nie je potrebný. Pri menopauze po ukončení menštruácie sa často pozoruje opačný vývoj fibroidov. V niektorých prípadoch sa používa hormonálna liečba maternicových fibroidov. Ak sa zistí fibromyóm, žena by mala byť pod stálym dohľadom. , Iba gynekológ, ktorý pozoruje vývoj maternicových fibroidov, môže rozhodnúť o výbere metódy liečby.
Malígne nádory (rakovina) maternice, krčka maternice a vaječníkov
Zhubné nádory maternice a vaječníkov na rozdiel od benígne, rastú a rastie rýchlo. Rýchlo klíčí v susedných orgánoch. Bunky malígneho nádoru, ktoré sa vkladajú do nových miest s prúdom intersticiálnej tekutiny (lymfy) alebo krvi, rýchlo rastú a rozširujú. Hlavným rysom malígnych nádorov je ich schopnosť vytvárať viaceré ložiská vývoja v tele, to znamená poskytnúť metastázy. Malígne nádory sa niekedy po vyčerpaní opäť rozvinú liečba, to je, dať relapsy. Rakovina -to je s lokálne nádory vyvíjanie z buniek tkaniva (epitelu). Malígne nádorysarkómy sa vyvíjajú z buniek spojivového tkaniva.
nastať malígnych nádorov maternice a vaječníkov najčastejšie v priemere a starobe (40-60 rokov). Rakovina krčka maternicea rakoviny vaječníkovvyskytuje sa najčastejšie vo veku od 40 do 50 rokov, rakovina maternice - po 50 rokoch sa rakovina vonkajších pohlavných orgánov vyskytuje väčšinou po 60 rokoch.
výskyt malígnych nádorov maternice a vaječníkovčasto predchádza chronické gynekologické ochorenia. Malígny nádor sa takmer vždy objavuje na pozadí rôznych predrakovinových ochorení. Veľká úloha vo výskyte rakovina maternice a vaječníkovhrajú zápalové procesy, ktoré často predchádzajú rakovine a vytvárajú podmienky pre jej vzhľad a vývoj.
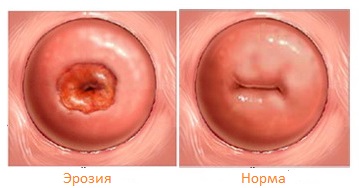
Priaznivá pôda pre rozvoj rakovina krčka maternice vytvárajú zápalové ochorenia a eróziu krčka maternice.Cervikálna erózia je defekt jeho sliznice. Najčastejšie dochádza k erózii pri chronických zápalových ochoreniach , Akákoľvek choroba spojená s , môže viesť k vzniku erózie krčka maternice. je prejavom gynekologickej choroby.
Inverzia sliznice krčka maternice (ektropión) nastáva v dôsledku slz z cervixu, ku ktorému dochádza počas pôrodu. Zároveň je exponovaná sliznica cervikálneho kanálika a je ľahko vystavená nepriaznivým účinkom.
Rakovina krčka maternice sa môže vyskytovať na základe takzvanej leukoplakie, čo je oblasť utesnenia cervikálnej sliznice.
Rasty, nazývané polypy krčku maternice, môžu byť jednoduché alebo viacnásobné (polypóza) presahujúce krčku maternice.
Malígne nádory vaječníkov sa najčastejšie vyskytujú na pozadí zápalových a iných ochorení žien.
Benígne nádory maternice a vaječníkov môžu získať malígne vlastnosti. Často sú prípady malígnej degenerácie ovariálnych cýst. Niekoľkokrát častejšie ako u iných žien vzniká rakovina u žien s maternicovými fibroidmi.
Rakovina alebo iný malígny nádor maternice a vaječníkovsa vyskytuje na pozadí gynekologických ochorenínie vždy, ale iba za určitých podmienok. Uvedené prekancerózne stavy nevedú vždy k vzniku rakoviny. Avšak skutočnosť, že sa v ich prítomnosti vyskytujú zhubné nádory maternice a vaječníkov častejšie, by mali byť upozornené. Časovo potrebná liečbatýchto chorôb.
Symptómy malígnych nádorov (rakoviny) maternice a krčka maternice
Na začiatku ochorenia príznaky malígnych nádorov(rakovina) maternice a krčka maternicemalé a dlhodobé ochorenie sa môže vyvinúť bez symptómov. Ale s pozorným postojom ženy k jej zdraviu, môže venovať pozornosť niektorým symptómom a včas sa odvolávať , Najčastejším prvým príznakom zhubných nádorov (rakoviny) maternice a krčka maternice je výskyt patologických , Sekrécia počas počiatočných štádií malígnych nádorov sa nesmie líšiť spôsobené inými gynekologickými ochoreniami. vzhľad , hnedý krvavý výtok, vyprázdnenie farby mäsových šupiek s nepríjemným zápachom často poukazuje na vývoj malígnych nádorov (rakoviny) maternice a krčka maternice a niekedy už v pokročilom štádiu.Dokonca aj malé alebo krvácanie alebo vo veku, kedy sa jej obdobie zastavilo, mali by donútiť ženu, aby okamžite konzultovala gynekológa. Bežným príznakom malígnych nádorov (rakoviny) maternice a krčka maternice sú slabé krvavé alebo hnedé počas pohlavného styku, po spánku, po dlhej prechádzke, zdvíhaní, vyťahovaní. Všetky tieto typy krvácania môžu byť symptómom iných gynekologických ochorení a sú osobitne charakteristické pre erupciu krčka maternice. Často však poukazujú na prítomnosť malígnych nádorov (rakoviny) maternice a krčka maternice.
Okrem krvácania a krvácania jeden z nich príznaky malígnych nádorov(rakovina) maternice a krčka maternicesú spodnej časti brucha alebo spodnej časti chrbta. Bolesti sa objavia neskôr ako iné príznaky. Bolest v dolnej časti brucha a spodnej časti chrbta by nemala byť bez vymenovania akékoľvek liečbu.
V niektorých prípadoch príznakom zhubných nádorov (rakoviny) maternice a krčka maternice je porušenie funkcie močenia alebo čriev.
Symptómy malígnych nádorov (rakoviny) vaječníkov
Malígne nádory(rakovina) vaječník sú menej časté ako rakovina maternice. Zo zhruba 7 "cystov" vaječníkov zistených ultrazvukom môže byť malígny nádor vaječníkov. Rakovine vaječníkov často predchádza zápalové ochorenia alebo benígne cystómy. Často s lokálne nádory (rakovina) vaječníkovv počiatočných štádiách nespôsobujú žiadne príznaky a sú zistené iba pomocou ultrazvuku v panve. V niektorých prípadoch príznaky rakoviny vaječníkovmôže byť pocit tlaku a dolná končatina brucha alebo , časté alebo ťažké močenie, zápcha alebo hnačka.
Symptómy malígnych nádorov (rakoviny) vonkajších pohlavných orgánov
okrem maternica a vaječník, rakovina môže mať vplyv na vonkajšie genitálie, Tento formulár malígny nádorje pomerne zriedkavé. Približne 40 prípadov rakoviny maternice predstavujú jednu rakovinu vonkajších pohlavných orgánov, hlavne v starobe. Jedným z prvých príznakov rakoviny vonkajších pohlavných orgánov je zhrubnutie kože. Rakovinu vonkajších pohlavných orgánov často predchádza prekancerózna choroba - vulvárna kurióza. Pri tejto chorobe sa na vonkajších pohlavných orgánoch vytvárajú belavé škvrny, koža vonkajších pohlavných orgánov sa zhltne, ostrý sucho, trhliny sprevádzané svrbením. Vznikajú vredy, ktoré môžu byť základom pre vznik rakoviny.
Liečba malígnych nádorov (rakoviny) maternice, krčka maternice a vaječníkov
liečba zhubný nádory maternice, krčka maternice a vaječníkovvyrába sa chirurgicky, pomocou röntgenových lúčov alebo rádioaktívnych látok, ktoré ničia rakovinové bunky. Používajú sa kombinované liečebné metódy: chirurgické odstránenie nádor a potom - liečba lúčmi. V súčasnosti sa úspešne rozvíjajú nové metódy. liečba rakoviny maternice, krčka maternice a vaječníkov, najmä liečenie pomocou špeciálnych liečivých látok. Mnoho žien pracovalo na rakovinu maternice, krčka maternice a vaječníkov, žilo po liečbe 10-15 rokov alebo dlhšie. Čím skôr začne liečba malígneho nádoru, tým častejšie dochádza k úplnému zotaveniu. Pri skoršej návšteve gynekológa sa v skorých štádiách vyskytne úplná liečba rakoviny maternice, krčka maternice a vaječníkov v 80% prípadov.
Rakovina krčka maternice
Môže sa vyvinúť akákoľvek patológia krčka maternice s nevhodnou liečbou alebo dlhodobou neprítomnosťou liečby rakovina krčka maternice, V 95% prípadov vo vývoji tohto malígny nádor krčka maternice ľudský papilomavírus (HPV) hrá, alebo skôr jeho 16 a 18 vysoko onkogénnych typov. Infekcia HPV sa vyskytuje sexuálne. Dlhodobo existujú v bunkách krčka maternice, vírus vedie k mutáciám, ktoré sú základom pre vývoj rakoviny krčka maternice. Riziko vzniku rakoviny krčka maternice u žien s HPV 16 a 18 sa zvyšuje stokrát. Žena napadnutá vírusom nemusí dlho cítiť. príznaky a nie je vždy možné vizuálne určiť počas vyšetrenia gynekológa.
Rizikové faktory pre rakovinu krčka maternice zahŕňajú aj dedičnosť, veľké množstvo pôrodov a potratov (s poraneniami pohlavného úrazu), hormonálne poruchy, pohlavne prenosné infekcie.
Až 80% žien je infikovaných ľudským papilomavírusomsexuálne aktívny. Špička infekcie ľudského papilomavírusu je zaznamenaná vo veku 20-25 rokov a výskyt rakoviny krčka maternice sa zvyšuje o 30-35 a 60-65 rokov. Úmrtnosť z rakovina krčka maternicev našej krajine je veľmi vysoká. Hlavný dôvod - neskorá diagnóza a nedostatok prevencie.
akýkoľvek alebo , okrem menštruácie vrátane tých, ktoré sa objavujú po pohlavnom stykumôže byť príznak rakoviny krčka maternice.Žena s takýmito symptómamisa musí urýchlene obrátiť , S progresiou rakoviny krčka maternice a šírením zhubný nádor na príznaky panvových orgánov, ako napr chrbta, nohy, močenie a pohyby čriev.
Takéto bežné ochorenie ako môže byť prekanceróznym stavom. Na včasnú diagnostiku chorôb maternice najmenej dvakrát ročne s povinným bakteriologickým a cytologickým vyšetrením sekrétov. Dôležité je vyšetrenie cervixu a vagíny skalposkopom. Ak je to potrebné, počas kolposkopie sa vykoná biopsia (kus krčka maternice) na histologické vyšetrenie. Na základe týchto údajov sa vykoná konečná diagnóza. S včasnou diagnózou a liečba rakovina krčka maternicev počiatočných fázach liečiteľných.
V závislosti od diagnózy naši gynekológovia pacientovi sa ponúka jeden alebo iný spôsob liečenia ochorenia krčka maternice.
Očkovanie proti rakovine krčka maternice (vakcína)
Benígne nádory
Pre benígne nádory krčka maternice sú spinocelulárny papilóm, leiomyóm, fibroidy. Zriedka sa vyskytol. Chirurgická liečba.
Procesy na pozadí
Všeobecne sa akceptuje klinická a morfologická klasifikácia patologických procesov krčka maternice schválená WHO v roku 1979: základné podmienky; precancer (dysplázia); intraepiteliálnou a invazívnou rakovinou.
Stavy pozadia zahŕňajú pseudoerózu (cervikálnu ektopiu, endokervikózu, erodovaný ektropión), skutočnú eróziu, leukoplakiu, erytropláziu, polypy. Tieto procesy sú dishormonálne, zápalové alebo posttraumatické. Morfologicky určuje hyperpláziu epiteliálnych buniek, čo vedie k tvorbe papilárnych štruktúr. Je charakterizovaný nedostatkom jasného klinického obrazu a tendencie opakovania.
Protizápalová, hormonálna, chirurgická liečba.
Predrakovinové procesy a predinvazívna rakovina
Prekancerózne procesy krčka maternice zahŕňajú dysplázie rôznej závažnosti (mierne - I, mierne - II, ťažké - III). Cervikálna prekanceróza - morfologická diagnostika. Toto ochorenie môže byť klinicky reprezentované eróziou, pseudoerózou, dyskeratózou alebo polypom, alebo môže byť zistené cytologickým vyšetrením maternicového krčka maternice, ktoré nebolo vizuálne zmenené.
Kľúčovou charakteristikou morfologického obrazu choroby je prítomnosť atypie bunkových prvkov stratifikovaného šupinatého epitelu bez zapojenia jeho stromy do procesu. Zároveň sa zisťuje poškodenie stratifikácie epitelu a zvýšenie atypickej bunkovej aktivity.
Mierna dysplázia je charakterizovaná strednou bunkovou proliferáciou bazálnej vrstvy, ktorá zachytáva 1/3 hrúbky epiteliálnej vrstvy. Pri strednej dysplázii sa určujú hlbšie patologické zmeny vrátane celej spodnej časti cervikálneho epitelu. Veľmi ťažká alebo ťažká dysplázia lézie sa vyznačuje viac ako 2/3 epitelové vrstvy s významnou proliferáciu buniek bazálnej a parabazálnych vrstvy vzhľad giperhrom-ných zvýšenie bunkového jadra.
rakovina preinvazivní (preinvazivní karcinóm, intraepiteliálnej karcinóm, karcinóm in situ), sa vyznačuje tým, morfologické obraz, keď je celý povrch epitel zložený z buniek rôznych stupňov atypiu vrátane nelíši od rakoviny, ale bez dôkazu infiltratívny rast. Predinvasívna rakovina plochého a žalúdočného epitelu sa vyznačuje; táto vzniká z prechodného epitelu a nazýva sa adenokarcinóm in situ. U pacientov mladších ako 40 rokov je častejšie postihnutá vaginálna časť krčka maternice, po 45 rokoch dochádza k poškodeniu krčka maternice.
Priemerný vek pacientov je približne 40 rokov. Choroba nemá žiadne charakteristické klinické príznaky, ale môže sa vyvinúť s dlhodobou existenciou procesov na pozadí, ako je erózia, pseudoeróza, polypy atď.
Od 70. rokov 20. storočia bola aplikovaná morfologická klasifikácia Richarta (1968), podľa ktorej sú všetky patologické procesy premalígnej povahy formulované ako "cervikálna intraepiteliálna neoplázia" (CIN). CIN I zodpovedá miernemu dysplázii, CIN II miernemu, CIN III ťažkej dysplázie a predinvazívnej rakovine.
V deväťdesiatych rokoch 20. storočia bola zavedená nová terminológia (Landberg, 1989), ktorá vníma vyššie uvedené procesy ako "šupinatá intraepiteliálna patológia" (SIL) z hľadiska vírusovej infekcie. SIL nízky stupeň (LSIL) je ekvivalentná k miernej dysplázia (CIN I) a je charakterizovaná tým, diploidný alebo polyploidné útvary, a ďalších patologických cervikálny podmienok, v ktorých detekovaných ľudského papilomavírusu (HPV) nízke onkogénne riziko (typy 6, 11, 42 , 43, 44). Vysoký stupeň SIL (HSIL) zodpovedá stredne závažnej (CIN II), závažnej dysplázii a preinvazívnej rakovine (CIN III). Tieto formácie sú zvyčajne aneuploidné, obsahujú HPV so stredným a vysokým onkogénnym rizikom (typy 31, 33, 35, 51, 58 a 16, 18, 45, 56); charakterizovaná tendenciou k progresii na invazívny karcinóm.
Diagnóza prekancerózy a preinvazívnej rakoviny je založená na použití cytologických, kolposkopických, colpomikroskopických, histologických metód cervikálneho vyšetrenia. Rozhodujúcim kritériom je výsledky histologické štúdie biopsiou od krčnej získaných skalpelom alebo počas operácie s kónickým alebo elektrochirurgické nôž, ako aj štúdie škrabanie krčnej sliznicu. Patognomický morfologický znak HPV infekcie je detekcia "vzduchových buniek" - coilocytov.
Liečbu. Spočiatku všetci pacienti dostávajú konzervatívnu liečbu (protizápalové, hormonálne, antivírusové). Pri absencii miernej regresie dysplázie v priebehu 3 mesiacov, ako aj v prípade miernej dysplázie sa odporúča lokálna deštrukcia (elektrická, studená, tepelná alebo laserová). Zničenie sa uskutočňuje vtedy, keď sa patologické zameranie prejaví oko alebo kolposkopicky, výsledok škrabania z cervikálneho kanála je negatívny, na cerviku maternice nie je žiadna iná patológia.
Vo všetkých ostatných prípadoch (stredne ťažká a ťažká dysplázia, preinvazívna rakovina) sa používa cervikálna konízia (akákoľvek možnosť). V prípade patológie v cervikálnom kanáli by mala byť uprednostňovaná uzlovateľnosť nožov. Pri súbežných ochoreniach maternice alebo prídavných látok, pri zohľadnení veku ženy, sa rieši problém hysterektómie (typ 1).
Mikroinvazívny karcinóm krčka maternice
Mikroinvazívna rakovina krčka maternice (cervikálny mikrokarcinóm, predklinická rakovina) sa vyznačuje hĺbkou invázie do základných tkanív až do 5 mm s priemerom nádoru najviac 7 mm. Zároveň sa zachová normálna imunologická reaktivita organizmu a existuje extrémne nízka pravdepodobnosť regionálnych nádorových metastáz. Mikroinvazívna rakovina voľným okom nie je viditeľná, môže sa zistiť len mikroskopicky. Spolu s predklinickou rakovinou je možné súčasne určiť morfologický obraz charakteristický pre dyspláziu, preinvazívnu rakovinu, ako aj morfologické a vizuálne príznaky procesov na pozadí krčka maternice.
Clinic. Viac ako polovica pacientov (60-85%) nemá špecifické klinické príznaky. Asi 40% žien sa sťažuje na leukoreu, vodnú povahu, kontakt alebo menej často intermenštruačné krvácanie z genitálneho traktu.
Diagnóza. Plán diagnostických opatrení zahŕňa rozšírenú kolposkopiu, cervikoskopiu, cielené cytologické a histologické vyšetrenie cervikálnych bioptických vzoriek získaných pomocou skalpelu a škrabanie z cervikálneho kanála. Optimálnym spôsobom zhromažďovania materiálu na histologické vyšetrenie je konizácia krčka maternice, ktorá môže byť v zriedkavých prípadoch terapeutickým opatrením.
Liečbu. Keď je hĺbka invázie až 3 mm, nevyskytujú sa žiadne známky poškodenia cievnych štruktúr a rastu nádoru pozdĺž excíznej línie kužeľa, odporúča sa hysterektómia typu I s uchovaním vaječníkov u žien mladších ako 45 rokov. V prípadoch, kedy sa cievna invázia uskutočňuje v hĺbke invázie nádoru až do 5 mm v prípravkoch užívaných koníziou, sa používa radikálna hysterektómia typu II alebo III s následnou lymfadenektómiou panvovej oblasti. Príplatky u mladých žien nemusia byť odstránené. Ak ako výsledok dôkladné predoperačné vyšetrenie našiel len porážku vaginálnej časti krčka maternice u mladých žien, aby sa zachovala plodnosť v niektorých prípadoch povolené run nenáročných chirurgia - cervikálna amputácii skalpelom alebo laserovým lúčom. Tieto metódy sa môžu aplikovať pri hĺbke invázie nádoru až do 1 až 3 mm v neprítomnosti rastu nádoru pozdĺž excíznej línie kužeľa krčka maternice a príznakov vaskulárnych lézií.
Ak existujú všeobecné kontraindikácie pre chirurgickú intervenciu, na zariadeniach "AGAT" alebo "microSelectron" by sa mala použiť metakolópostná terapia pomocou metakolópostatu. Jedna dávka - 5 Gy, frekvencia expozície - 2-3 krát týždenne, celková dávka - 50 Gy. U mladých žien bez sprievodných ochorení je možné použiť raz týždenne 3-4 sedenia s 10 Gy s ožarovacím rytmom.
Invazívna rakovina krčka maternice
Výskyt sa pohybuje od 3,5 do 21 zo 100 000 žien. Frekvencia tohto typu rakoviny v mnohých rozvinutých krajinách má tendenciu klesať. Vo výskyte rakoviny pohlavných orgánov sa rakovina krčka maternice stáva tretinou po rakovine maternice a rakovine vaječníkov.
Etiológie. Príčina rakoviny krčka maternice je spojená s HPV infekciou s vysokým onkogénnym rizikom (typy 16, 18, 45, 56).
Rizikové faktory. Skorý nástup pohlavnej aktivity, častá zmena sexuálnych partnerov (vrátane mužského partnera), veľký počet pôrodov a potratov, krčnej zranenia, zápalové ochorenia pohlavných orgánov, vrátane sexuálne prenosných chorôb, nízke sociálne postavenie, fajčenie, dlhodobé užívanie perorálne kontraceptíva, škodlivé pracovné podmienky (v tabaku, baníctve, ropných rafinériách).
Patologická anatómia. Patologický proces môže byť lokalizovaný na vaginálnej časti krčka maternice alebo v cervikálnom kanáli. Nasledujúce formy rastu nádorov sa vyznačujú: endofytmi (52%), exofytmi (32%), zmiešanými (16%).
Rakovina krčka maternice vzniká zo stratifikovaného šupinatého alebo valcového epitelu žliaz cervikálneho kanála. Histologické typy nádorov: dlaždicová keratinizácia a nerovníková rakovina (60-93%), adenokarcinóm (3-25%), rakovina nízkeho stupňa (5-10%), iné epitelové nádory.
Patologický proces sa šíri po celej dĺžke a lymfogénnymi metastázami. Charakterizovaný skorým vznikom metastáz v regionálnych iliacových lymfatických uzlinách; ich frekvencia v štádiu I rakoviny krčka maternice je 10-25%, II - 25-45%, stupeň III - 30-65%. Hematogénne metastázy sa zistia v neskorších štádiách vývoja nádoru (v kostiach, pečeni, črevách, mozgu, vagíne).
Klasifikácia. Fázy FIGO sa spoliehajú na klinické stagingy, TNM kategórie na klinických alebo histopatologických (pTNM) údajoch.
T - primárny nádor
Tx - nie sú dostatočné údaje na posúdenie primárneho nádoru,
T0 - primárny nádor nie je definovaný,
Preinvazívny karcinóm (karcinóm in situ),
T1 I rakovina krčka maternice, obmedzená na krčku maternice (šírenie do tela maternice sa nezapočítava):
Invazívny nádor T1a IA je diagnostikovaný len mikroskopicky. Všetky makroskopicky zistiteľné lézie (aj pri povrchovej invázii) sú označené ako T1b / IB:
T1a1 IA1 stromálna invázia do 3 mm (vrátane) do hĺbky a do 7 mm (vrátane) pozdĺž horizontálnej distribúcie
T1a2 IA2 stromálna invázia viac ako 3 mm a až do 5 mm (vrátane) do hĺbky a do 7 mm (vrátane) v horizontálnom rozložení,
T1b IB je klinicky definovaná lézia obmedzená na krčku maternice alebo mikroskopicky určená lézia väčšia ako T1A2 / 1A2:
T1b1 IB1 je klinicky definovaná lézia do 4 cm (vrátane) v najväčšom rozmere,
T1b2 IB2 je klinicky definovaná lézia väčšia ako 4 cm v najväčšom rozmere,
T2 cervikálny nádor s rozšírením za maternicou, ale bez klíčenia panvovej steny alebo dolnej tretiny vagíny:
T2a IIA bez invázie parametrov,
T2b IIB s inváziou parametrov,
TZ III rakovina krčka maternice s rozšírením na panvovú stenu a / alebo poškodenie dolnej tretiny vagíny a / alebo spôsobenie hydronefrózy a nefunkčnej obličky,
TZa IIIA nádor ovplyvňuje dolnú tretinu vagíny, ale nevzťahuje sa na panvovú stenu,
TZb IIB sa šíri do panvovej steny a / alebo vedie k hydronefróze a nefunkčnej obličky,
T4 nádor IVA sa rozširuje na sliznicu močového mechúra alebo konečníka a / alebo prechádza cez panvu. Prítomnosť bulózneho edému nestačí na klasifikáciu nádoru ako T4.
N - regionálne lymfatické uzliny. Regionálne lymfatické uzliny sú: paracervikálny, parametrický, obturátor, hypogastrický (vnútorný iliak), vonkajší iliak, bežný iliak, presakrálny, laterálny sakrálny.
Nx - nie je dostatok údajov na posúdenie stavu regionálnych lymfatických uzlín, N0 - žiadne známky metastatického poškodenia regionálnych lymfatických uzlín, N1 III je postihnutie regionálnych lymfatických uzlín s metastázami.
M - vzdialené metastázy:
MX - nedostatok údajov na identifikáciu vzdialených metastáz,
M0 - žiadne známky vzdialených metastáz,
M1 IVB má vzdialené metastázy.
pTNM - histopatologická klasifikácia
Požiadavky na definovanie kategórií pT a pN zodpovedajú požiadavkám na vymedzenie kategórií T a N. pN0 - histologické vyšetrenie panvových lymfatických uzlín zvyčajne zahŕňa 10 alebo viac uzlov.
Clinic. Hlavnými príznakmi rakoviny krčka maternice sú leukorea, krvácanie a bolesť, ktoré sa objavujú hlavne počas bežného procesu. Krvácanie má rôznu intenzitu - od kontaktu až po hojnosť. Bolesť lokalizovaná v dolnej časti brucha, v lumbosakrálnej oblasti, môže vyzařovať do dolných končatín, narušená v pokoji. Charakteristické zapojenie do patologického procesu orgánov močového systému, ktoré spôsobuje dysuria a zriedkavo uremia. Opuchy dolných končatín a výskyt nefunkčnej obličky sú možné.
V počiatočnom štádiu vývoja je nádor vizuálne reprezentovaný malými oblasťami ulcerácie sliznice, papilárnym rastom alebo cyanózou a zhutnením krčka maternice. S rastom nádoru sa stanovia exofytické rastliny s nekrózou alebo vredmi podobnými kráterom na mieste zničeného krčka maternice; Pri raste endocervikálneho karcinómu je charakteristická "kamenná" hustota orgánu a tvorba krčka maternice. Mobilita týchto zariadení klesá.
Diagnóza. Uznanie invazívneho cervikálneho karcinómu na základe anamnézy, vyšetrenie krčka maternice pomocou zrkadla lyžicu tvaru a zdvihnite rektovaginálního panvovej štúdie snímacích maternice, kolposkopiu, gisterotservikoskopii, gisterotservikografii, cytologické a histologické štúdie materiálu s vaginálnym časti krčka maternice a jeho kanál. V prítomnosti veľkého nádoru sa materiál biopsie užíva s konchotómom, v iných prípadoch so skalpelom. Je povinné vykonať samostatnú diagnostickú kyretáž maternice.
Stav regionálneho lymfatického aparátu sa hodnotí pri použití nižšej priamej rádioaktívnej lymfogra fi e a zobrazovania magnetickou rezonanciou. Diagnostická hodnota počítačovej tomografie a ultrazvuku je v tomto ohľade otázna, ale umožňujú stanoviť stav para-aortálnych lymfatických uzlín s určitou presnosťou.
Liečbu. Aplikujte chirurgické, kombinované, kombinované žiarenie, komplexné a liečivé metódy. Najčastejšie používaná kombinačná liečba a kombinovaná radiačná terapia, ktorej účinnosť v štádiách I a II rakoviny krčka maternice sa nelíši; pričom existujú jasné náznaky používania každej z nich.
Chirurgická liečba. Indikácie pre tento typ liečby: kombinácia rakoviny krčka maternice s fibroidmi, zápalové procesy a adnexálne nádory, tehotenstvo; odolnosť proti nádorovému žiareniu počas ožarovania; "Cievka" v tvare "hlaveň", leukopénia a abnormality vývoja sexuálneho aparátu, ktoré bránia zavádzaniu intrakavitálnej gama terapie.
Chirurgická metóda v samostatnej verzii sa tradične používa v štádiu IA rakoviny krčka maternice.
Radikálna brušná exstirpácia maternice. Neexistuje jednotná definícia pojmu "radikalizmus" hysterektómie (HE). Závisí to od anatomickej situácie a rozsahu procesu. Podmienečne predĺžená exstirpácia maternice je klasifikovaná do 3 až 5 typov v závislosti od objemu odstránených tkanív (obvodový a paravaginálny, ako aj vagíny a panvové lymfatické uzliny). Metódy sa zvyčajne líšia v charakteristikách práce s uretermi, močovým mechúrom a kardinálnymi väziami. Tak, v typu I ET (ET jednoduché) močovodov nie sú pridelené, základné väz pretínajú v blízkosti maternice, vaginálne manžeta sa odstráni viac ako 1 až 2 cm. Táto interferencia sa aplikuje vo fáze dysplázia III, předinvazivní a microinvasive rakoviny krčka maternice v neprítomnosti príznaky vaskulárnej invázie v prípravkoch získaných konizáciou.
Typ II HE naznačuje čiastočný mediálny ureterálny výtok, odstránenie mediálnej polovice kardinálnych väzov a hornej tretiny vagíny. Odporúča sa na mikroinvazívnu rakovinu charakterizovanú príznakmi invázie do cievnych štruktúr s následným LAE.
Pri type III ET (Meigs operácia, Wertheim-Meigs, Wertheim) močovodov sú pridelené bočne celú cestu z voronkotazovoy väzu do močového mechúra, čo umožňuje uvoľniť svetové strany väzov v panvovej stene, parauterine odstránenie väčšiny vlákien a v hornej polovici pošvy. Táto operácia zahŕňa aj panvový LAE. Je indikovaná pre rakovinu krčka maternice IB a IIA, stupeň IIB.
Typ III HE je sprevádzaný oveľa väčším výskytom komplikácií z močových orgánov ako bežné intervencie. Pri kombinovanej liečbe (chirurgia a teleterapie) u pacientov s rakovinou krčka maternice stupňa IB a IIA, ak je stupeň zapojenia do patologického procesu panvových lymfatických uzlín, je relatívne malé, môžu byť bočné resekcia tretej svetovej strany väzy vynechaný. V prípadoch predoperačného užívania intragastrickej gama terapie, poskytujúcej ožarovanie primárneho zamerania a hornej časti vaginálnej trubice, sa považuje za dostatočné odstránenie iba hornej tretiny vagíny.
Technika transabdominálnej celkovej hysterektómie s odstránením a bez odstránenia prídavných látok - pozri nádory maternice.
Rozšírená radikálna transabdominálna hysterektómia Wertheim zahŕňa odstránenie maternice prídavkami, parametrickými tkanivami a lymfatickými uzlinami pozdĺž bežných a vonkajších iliakálnych ciev, zákrytový nerv, ako aj odstránenie hornej polovice alebo tretej vagíny. Preferencia transabdominálneho prístupu je dôležitá dôležitosť dôkladnej revízie brušných orgánov.
Pacient je umiestnený na operačnom stole v pozícii Trendelenburg. Močový mechúr je predkatetrizovaný. Vykonajte dolnú strednú laparotómiu, obište pupku na ľavej strane a nahor o 2-3 cm. Uterus je upevnený svorkami. Mobilizujte kruhové a lievikové väzy. Prerežte predný kus širokého väzba peritonea medzi pätky týchto väzov, rovnako ako vezikulo-maternicový záhyb peritonea v priečnom smere. Peritoneum spolu s časťou močového mechúra je oddelené od tela a krčka maternice predného vaginálneho foriska. Do parametrického priestoru pozdĺž iliacových ciev sa vkladá široká špekulácia, ktorá mediálne odvádza močovod. Súčasne je vystavený kmeň lúče, lymfatických uzlín a celulózy bočnej steny panvy.
Lymfadenektómia sa uskutočňuje v špecifickej sekvencii pri zachovaní integrity liečiva. Postupne odstráňte horné a dolné lalokové, obturátorové a hypogastrické lymfatické uzliny pozdĺž hlavných ciev panvy. Všetky vyrezané tkanivá sú odrezané z bočnej steny maternice. Obsahuje 8 až 23 lymfatických uzlín na každej strane.
Po vykonaní lymfadenektómie je sledovaný priebeh močovodov, mobilizácia maternicových ciev. Močový mechúr je izolovaný na úrovni hornej alebo strednej tretiny vagíny.
Potom pitvať pobrušnice Douglasův násobného, konečníka, otseparovyvayut z krčka maternice a pošvy, Sacro-maternice väzy klemmiruyut rozčlenene a ligován na úrovni postranné tretine. Po retrakcii močovodov sa kardinálne väzy mobilizujú laterálne v panvovej stene. Na parakolpii ukladajú klipy, tkanivo je rozrezané a ligované. Prípravok je odstránený a bezproblémové odvádzanie pracovnej oblasti je zabezpečené cez bočné steny vagíny, ktoré nie sú fixované na peritonizačnú jazvu.
Kombinovaná liečba zahŕňa chirurgický zákrok a ožarovanie, ktoré sa vykonávajú v rôznych sekvenciách.
Tradične kombinovaná metóda sa používa na štádium IB rakoviny krčka maternice. U pacientov s rakovinou krčka maternice IIA a IIB (zriedkavo) sa predpisuje, ak existujú kontraindikácie kombinovanej rádioterapie.
Najbežnejšia verzia tejto metódy zahŕňa vykonanie prevádzkovej príručky v prvej fáze.
Pooperačné radiačná liečba je indikovaná pre účinky Viagra nefunguje na zostávajúce oblasti chirurgie alebo nádorových buniek, aby sa zabránilo rozvoju miestnej regionálnej recidívy v prípade, že takéto zlé prognostický znak, ako prítomnosť nádoru v oblasti vzdialenej orgánov a tkanív parauterine. Diaľková rádioterapia sa uskutočňuje na lineárnych urýchľovačoch alebo betatrnoch s celkovou dávkou 45-50 Gy, dávka na frakciu je 1,8-2 Gy; vykonalo 5 relácií týždenne. Pri určovaní nádor v pošve orezania oblasti je priradená ďalšie gama intrakavitární terapia vaginálne endostatom (pomocou bulety stranu alebo valcovú trubicu) 3 Gy 2-3 krát týždenne do celkovej dávky 21-27 Gy (v hĺbke 0,5 cm) na povrchu sliznica s vrcholom vagíny.
Dodatočná ožarovanie o vonkajšie rádioterapie (celková dávka 40 Gy), uvedené ako u pacientov s úplne odstránené metastatických uzlín, keď sa podieľajú nádorového procesu lymfovaskulární priestor, sa nediferencovanej alebo karcinómu malých buniek, rovnako ako na veľkosti primárneho nádoru až 4 cm v priemere, alebo inváziu tumoru v podkladovom tkanive viac ako 1/3 hrúbky krčka maternice.
Nádorové bedrových lymfatických uzlín je základom pre ďalšie ožarovanie skupina para-aortálnej lymfatických uzlín (ODS 40-50 Gy) horná hranica oblasti bedrovej (spodná hrana bedrového stavca IV) na úroveň IX hrudného stavca.
Silná pozícia získala možnosť kombinovanej metódy vrátane predoperačnej intrakavitálnej gama terapie v režime frakcionácie veľkých dávok u pacientov s IB štádiom karcinómu krčka maternice (EE Vishnevskaya, 1988). Pri použití vysokých napájacích zdrojov sú realizované typ rádionuklid dávka "AGAT" prístroja nasledujúce frakcionačná metódy: 1 10 Gy raz týždenne (celková dávka 20 Gy) alebo 1 frakcie absorbovanej dávky 13 Gy (VDF jednotiek je 61 až 74). Primárne miesto nádoru je vystavené žiareniu, ktoré určuje abláziu následnej operácie a zabráni vzniku lokálnych relapsov. Rozšírená exstirpácia maternice podľa Wertheimu sa uskutočňuje v deň terapie gama alebo po 24 až 48 hodinách. Použitie jedinej frakčnej dávky 13 Gy vám umožňuje prekonať takéto kontraindikácie pre zavedenie predoperačnej intrakavitálnej gama terapie, ako sú fibroidy, tehotenstvo a zápalové procesy pohlavných orgánov.
14 dní po operácii sa odporúča teleterapie gama-terapeutické zariadenia alebo prístroje, vytvára rad megavolt, statické alebo rotačné spôsobom s dvoma alebo štyrmi protiľahlých oblastiach (suprapubických-sakrálnych alebo Ilio-sakrálna) v režime frakcionácie 2 Gy denne, 10 Gy za týždeň až do celkovej dávky 30-50 Gy. Dávka do stredu panvy sa redukuje použitím blokov.
V niektorých prípadoch, ak je operácia technicky nerealizovateľné, u pacientov s cervikálnou rakovinou IIB, IIIA, IIIB fázy (veľkosť nádoru väčšia 4 cm) z dôvodu explicitných kontraindikácie celý priebeh kombinovanej rádioterapie v prvom manipulačnom stupni sa vykonáva externá rádioterapia na celý anatomické rastové zóny nádory s dvoma opačnými poliami v normálnom frakcionacnom režime 5 krát za týždeň na celkovú absorbovanú dávku 30-50 Gy. Radikálna chirurgia sa vykonáva v priebehu 2-3 týždňov.
Kombinovaná rádioterapia (CLT) sa používa pre všetky štádiá rakoviny krčka maternice, najčastejšie pri rakovine IIB a najmä v štádiu III.
Kontraindikácie: zápalové procesy vo forme uzatvoreného pyosalpinxu, endometritída, parametritída; vzdialené metastázy nádoru, klíčenie sliznice orgánov a kosti panvy susediace s maternicou; akútna nefritída, pyelitída, chronické ochorenia močového mechúra a konečníka s častými exacerbáciami; abnormality vývoja sexuálneho aparátu, ktoré neumožňujú intrakavitárnu terapiu gama, nádory vaječníkov; maternicové fibroidy alebo tehotenstvo.
Najpriaznivejšie je metóda SLT podľa princípu striedania vzdialených a intrakavitárnych gama terapií. Prvý stupeň sa vykonáva externé rádioterapii s dvoma protiľahlými statické veľkosti poľa (15-16) x (18-20) cm. Spodná hranica oblastí umiestnených v stredu spony lonovej, alebo nižšie na základe šírenie nádoru pošvy. Horná hranica je zvyčajne lokalizovaná na úrovni dolného okraja bedrovej chrbtice IV. Jedna ohnisková dávka je 2 Gy, týždenne - 10, celkovo - 8-14 Gy (I. fáza - 8 Gy, II - 10, III - 14 Gy).
Potom sa do gama-terapeutických prístrojov na hadicu pripojí intrakavitárna gama terapia. Výhodne je frakcionácia 5 Gy dvakrát týždenne na celkovú dávku 40-50 Gy (stupeň I - 40 Gy, II - 45, III - 50 Gy). U mladých žien bez sprievodných ochorení lúča pri nízke riziko komplikácií, najmä pri použití nízkej dávky rádionuklidov sily, zväčšené nasledujúce prevedenie frakcionácie: 7 Gy 1 krát týždenne na počet frakcií 7 alebo 10 Gy 1 krát za týždeň na číslo 5 frakcií.
V dňoch prosté gama relácií intrakavitární terapia, vonkajšia rádioterapia pokračuje-parametrov-sektorové oddiely panvovej vlákien 2 Gy denne do celkovej dávky 30-50 Gy absorbovanej (I krok - 30 Gy, II - 40 až 45, III - 50 Gy). Pri prítomnosti metastáz v regionálnych lymfatických uzlinách sa ich dávka zvyšuje na 55-60 Gy použitím znížených polí.
V prípadoch stanovenie paraaortic metastáz lymfatických uzlín alebo vysoké riziko, že ich zmysel vodivé oblasti ožarovania v celkovej dávke 40-50 Gy (2 Gy denne, 5 krát týždenne, rozdelenej rýchlosť používa v komplikovanom tolerancie).
V USA a európskych krajinách je široko používaná metóda konzistentnej implementácie komponentov CTC pre vzdialené a v pásme. Liečebný režim a celkové dávky sú rovnaké pre štádium I, II a III rakoviny krčka maternice. V prvej etape sa pri lineárnych urýchľovačoch alebo betatrónoch uskutočňuje diaľková ožarovanie v celej anatomickej zóne rastu nádoru v celkovej dávke 40 Gy (1,8 Gy 5 krát týždenne). Používajú sa dve opačné polia alebo metóda "box" (dve protiľahlé anteropostexové a dve bočné polia). Potom sa uskutočňujú dve 48-hodinové sedenia intrakavitárnej gama terapie s nízkodávkovými rádionuklidmi s dvojtýždňovou prestávkou.
Ďalšie redukované polia sa používajú pre jasne metastatické regionálne lymfatické uzliny, ktoré zabezpečujú, že sa na nich aplikuje ďalšia dávka 10 Gy.
V prípade, v dôsledku anatomických alebo biologické vlastnosti rastu nádorov alebo všeobecným zoslabené stav tela vykonávať kontinuálne priebeh nemožné CLT (karcinóm krčka maternice štádia II-IV), má zmysel individualizovať taktiku ožarovanie na základe rozdelenia rýchlosťou. Jedna alebo viac plánovaných prerušení s dĺžkou trvania 2 až 3 týždňov sa zavádza do všeobecného priebehu ožiarenia a spôsob zhrnutia dávky na patologické zameranie sa mení v závislosti od špecifikácií typickej klinickej situácie.
Chemoterapia ako možnosť nezávislej liečby sa používa u pacientov so štádiom IV rakoviny krčka maternice alebo pri relapsoch choroby. V prítomnosti príznakov vysokej biologickej agresivity nádorového procesu je zahrnutá v schémach kombinovaného žiarenia, chirurgického a kombinovaného liečenia.
Nasledujúce schémy polychémie sú ponúkané:
- 5-fluóruracilu - 1 g / m2 intravenózne počas 3 hodín, cisplatina - 75-100 mg / m2 intravenózne počas 1 hodiny; opakujte každé tri týždne.
- Cisplatina - 50 mg / m2 intravenózne na 1. deň, 5-fluóruracil - 750 mg / m2 dlhodobo intravenózne v 1. - 5. deň; opakujte každé 3 až 4 týždne radiačnou terapiou.
- Cisplatina - 50 mg / m2 intravenózne v deň 1, ifosfamid (pod ochranou mesna!) - 5000 mg / m2 ako 24-hodinová intravenózna infúzia v deň 1; opakujte po 3 týždňoch až 6 cykloch.
- Týždenné podávanie cisplatiny (40 mg / m2) počas 4 hodín počas rádioterapie (6 týždňov).
- Neoadjuvantná intraarteriálna polychémotérapia (5-fluóruracil - 2 g / m2 počas 48 hodín a cisplatina - 100 mg / m2 po dobu 24 hodín) s následnou ožarovaním.
- Zavedenie cisplatiny - 10 mg alebo 5-fluóruracilu - 250 mg jednu hodinu pred zasadením počas radioterapie.
Prognóza. Nepriaznivými prognostické faktory pre vznik rakoviny krčka maternice zahŕňajú vysoký stupeň šírenia nádoru (veľkosť nádoru viac ako 4 cm, bilaterálne parametra lézie-nosť na stupňoch I a II choroba, prítomnosť metastáz v para-aortálnej a / alebo panvových lymfatických uzlín); Invázia hlbokej stromy u pacientov s IB stupňom; cievna invázia v štádiách IB a IIA; zle diferencované a malá bunková rakovina; vek až do 40-50 rokov, maternicový variant šírenia patologického procesu, hypoxia nádorov a anémia pod 80 g / l v periférnej krvi (s ožarovaním); prítomnosť nádoru v okraji excízie (s chirurgickými a kombinovanými metódami liečby).
Indikátory prežitie päť rokov nezávisí na spôsobe liečby a u pacientov s cervikálnou rakovinou IA fáze sa blíži 100%, IB kroky - obsahujú 92-98%, II stupeň - 62 až 84%, III krok - 30-72%, IV etapa - 0 -11%.
V lekárstve sa pravidelne vykonávajú rutinné vyšetrenia, vyšetrenia a vyšetrenia krčka maternice.
Medzi nimi patrí onkocytológia krčka maternice špeciálne miesto. Koncept cervikálnej onkocytológie v medicíne zahŕňa vyšetrenie krčka maternice na detekciu prítomnosti abnormálnych buniek, ktoré poukazujú na riziko rakoviny.
Ako sa pripravuje krčka maternice? Po prvé, vyšetrí sa maternicu maternice, potom ako analýza epitelu sa odoberú dve vrstvy epiteliálnych buniek, ktoré tvoria krčku maternice. Ak sú v tejto časti detekované prekancerózne bunky, pomôžu nielen spozorovať rakovinu, ale aj vykonať včasnú a kvalitnú liečbu až do úplného zotavenia.
Keď sa vykoná onkocytológia maternice maternice, pod mikroskopom odborník starostlivo skúma dve vrstvy epitelu, identifikujúce prekancerózne alebo rakovinové bunky. Detekcia iných buniek ako zvyšok naznačuje riziko rakoviny a tvorbu nádorov rôznych typov.
Druhy cervikálnych nádorov
- Uterinný krček maternice je benígny nádor, ktorý sa tvorí v svalovom tkanive. Stojí za zmienku, že približne 16% žien nad 30 rokov trpí cervikálnymi fibroidmi. Nebojte sa ihneď po prijatí diagnózy. V každom prípade nie je potrebné diagnostikovať "cervikálne fibroidy" ženskej operácie maternice. V niektorých prípadoch stačí obmedziť hormonálnu liečbu.
- Cervikálny papilóm zahŕňa tvorbu benígneho nádoru, ktorý ovplyvňuje epitel. Počas niekoľkých posledných rokov bolo objavených niekoľko desiatok rôznych typov vírusov, ktoré spôsobujú krčný papilóm. V jednom percentách prípadov sa papilóm stáva cervikálnym prípravkom na rakovinu. Z tohto dôvodu je potrebné, aby papilóm na krčku maternice bol okamžite odstránený.
- Cervikálne polypy sú benígny nádor. Tvorba cervikálnych polypov v dôsledku proliferácie sliznice maternice. Polypy môžu rásť ako skupina alebo samostatne. Veľkosť jedného polypu sa môže pohybovať od niekoľkých milimetrov až po pár centimetrov.
Cervikálna liečba
- Cervikálne plasty
Cervikálne plasty sa zvyčajne vykonávajú po pretrhnutí krčka maternice počas pôrodu. Plast je potrebný na obnovenie normálnych funkcií vnútorných pohlavných orgánov. Odborníci by mali túto operáciu vykonávať na krčka maternice v nemocnici s použitím celkovej anestézie alebo lokálnej anestézie.
Treba poznamenať, že prípravok na cervix pred plastmi sa nevyžaduje, ale operácia bude vyžadovať obnovu po dobu 10-14 dní.
- Cervikálna radiačná terapia
Rádioterapia krčka maternice sa považuje za vedúcu metódu liečby rakoviny, navyše v štádiu 3-4 je to jediná možná metóda (v kombinácii s chemoterapiou), pretože operácia alebo operácia na krčku maternice nie je možná. Najčastejšie sa radiačná liečba krčka maternice používa ako radikálna liečba.
- Cervikálne očkovanie
Očkovanie proti rakovine krčka maternice je účinným prostriedkom prevencie rakoviny. Očkovanie alebo očkovanie proti krčku maternice môže byť žiaduce pomocou špeciálnych liekov, ako aj vakcínou HPV.
- Cauterizácia krčka maternice
Mnoho žien v ich živote čelilo diagnóze krčnej erózie. Zároveň však len malá časť z nich odmieta samoliečbu, uprednostňovala mu kvalifikovanú pomoc skúsených lekárov. Eroziou je možné bojovať pri kauterizácii krčka maternice. Existuje niekoľko metód na zníženie erupcie krčka maternice:
Elektrický prúd (erózia diatermokoagulácie);
Kvapalný dusík (kryokonštrukcia);
Laserová liečba (najmodernejšia metóda laserového lúča);
Chemická koagulácia (vhodná na eróziu malých rozmerov).
Pravidelná cervikálna profylaxia by sa mala vykonať, aby sa zabránilo rozvoju všetkých týchto ochorení.
Prevencia krčka maternice
Ak nechcete zabrániť vzniku rakoviny alebo erózie krčka maternice, mali by ste dodržiavať nasledujúce pravidlá:
Dodržujte pravidlá osobnej hygieny a zabezpečte, aby ich nasledoval váš sexuálny partner.
Používajte kondómy;
Neviesť promiskuit;
Pravidelne každých šesť mesiacov na vyšetrenie gynekológom;
Pri najmenšom podozrení na ochorenie alebo nepríjemné ťažkosti sa poraďte s gynekológom;
Odporúča sa získať cervikálnu očkovaciu látku.
Tieto jednoduché pravidlá sú prevencia ochorenia krčka maternice. Okrem popísaných ochorení a patológií existuje aj niekoľko ochorení, ktoré môžu zachytiť krčku maternice. Jedným z nich je prolaps krčka maternice.
Stojí za zmienku, že každá tretia žena, ktorá prekonala päťdesiatročnú známku, trpí prepadom krčka maternice. Táto choroba je nebezpečnými následkami. Vynechanie vášho krčka maternice sa môže premeniť na úplný prepad ženských orgánov. Je schopný poskytnúť fyziologické aj psychologické problémy. Príčinou prepadu krčka maternice je oslabenie väziva a svalov, ktoré zabezpečujú stabilitu polohy vnútorných pohlavných orgánov panvy. Pri prvých príznakoch opomenutia konzultovať s lekárom je dôležité. Určite vám pomôže riešiť problémy.
Takmer 25% žien vo fertilnom veku, keď ich vizuálne vyšetrí gynekológ, odhalí prítomnosť nádorov na krčku maternice. V počiatočnom štádiu sa ich príznaky zvyčajne neobjavujú a pri raste nádoru sa situácia mení. Všetky nádory sú rozdelené na dva typy - benígne a malígne. Dnes budeme hovoriť o príznakoch benígneho nádoru krčka maternice, budeme diskutovať o liečbe tejto patológie.
Čo je benígny nádor??
Benígny nádor je novotvar (uzlík, indukcia, polyp), ktorý neobsahuje rakovinové bunky a nie je schopný degenerovať do rakoviny. Zvyčajne sa považujú za bezpečné v tom zmysle, že riziko vzniku rakoviny je minimálne alebo chýba. Pre benígne novotvary krčka maternice sú fibroidy, fibroidy, polypy, cystické útvary. Zvážte každú patológiu podrobne.
fibromyómami
Fibromyóm - uzáver alebo uzlík na cervix, pozostávajúci z buniek spojivového tkaniva. V gynekologickej praxi je veľmi bežné. Taký nádor môže mať veľkosť 0,2 cm alebo viac. Považuje sa za bezpečné, pretože nikdy nevyvinie rakovinu. Má sa odstrániť v prípade silného nárastu veľkosti, čo dáva ženke nepohodlie.
myóm
Cervikálne fibroidy sú podobné fibrómom, jediný rozdiel spočíva v tom, že prvý nádor pozostáva zo svalového tkaniva a nie z spojivového tkaniva. S malou veľkosťou, nádor môže zostať nepostrehnuteľný pre pacienta, je zistený len po vyšetrení gynekológa.
polypy
Polypy sú rozšírené tkanivo sliznice krčka maternice, majú voľnú štruktúru. Spodná časť formácie je takmer vždy predĺžená, podobá sa nohe. Táto patológia sa vyskytuje u takmer každej piatej ženy v plodnom veku (až 40 rokov). V staršom veku sa polypy objavujú častejšie, najmä u tých, ktorí majú viac ako dve deti.
cysta
Cysta je zarastené tkanivo šupinatého epitelu. Znečisťuje nefunkčné kanály žľazy, ktoré vylučujú sekréty slizníc. Hlien stále vystupuje, ale neexistuje žiadna východisková cesta. V dôsledku toho sa tvoria uzliny na krčku obsahujúcej tekutinu. Táto patológia je pomerne častá - takmer každých 15 žien vyvíja cystické uzliny.
Čo spôsobuje nádory benigneho charakteru??
Prečo sa objavujú nádory? Túto otázku kladú ženy, ktoré sa dozvedeli o patologickom procese po návšteve gynekológa. Poďme to prísť na to. Príčiny benígnych nádorov:
1. Hormonálna nerovnováha.
2. Poranenie krčka maternice (počas potratov, sexuálnych kontaktov).
3. Infekcia.
4. Zápalové procesy, najmä chronické.
Prax ukazuje, že je to hormonálne zlyhanie, ktoré sa najčastejšie stáva predpokladom pre vznik benígnych nádorov v ženských pohlavných orgánoch. Ale ako sa takéto patológie prejavujú?
Symptómy benígneho nádoru
Ak má nádor malú veľkosť - až 1 cm, najčastejšie sa to necíti. Žena môže počas pohlavného styku cítiť nepatrné nepríjemné pocity alebo pravidelne pocítiť bolesť s nízkou intenzitou v dolnej časti brucha. Sú ťahajúci charakter. Ak sa uzol zväčší, môže krvácať, stláčať susedné cievy a nervové zakončenia. V tomto prípade sa dievča môže sťažovať na škvrny a bolesť počas pohlavného styku v pošve, rovnako ako bolestivú menštruáciu. Ďalšie príznaky neukazujú nádor. Vo väčšine prípadov sa nachádza pri pohľade na stoličku. Na stanovenie presnej diagnózy sa vykonala ďalšia štúdia - kalpozópia (vyšetrenie so zvýšeným počtom maternicových maternicových maternice), cytologické vyšetrenia a ďalšie testy z cervikálneho kanála. Aká je liečba takýchto ochorení?
Liečba benígnych novotvarov krčka maternice
Liečba na krku polypov a cystických útvarov znamená ich odstránenie. Vykonáva sa rôznymi spôsobmi:
1. Kauterizácia so špeciálnymi roztokmi.
2. Kryoterapia.
3. Laserová chirurgia.
4. Metóda rádiovej vlny (považovaná za menej traumatickú).
Fibrómy a fibroidy malé veľkosti (až jeden a pol až dva centimetre), ak nespôsobujú úzkosť, neodstraňujte. Často, aby sa zabránilo rastu nádorov, sú ženy predpisované hormóny. Bylinné lieky používané v terapii tiež obsahujú rast nodulov. V prípade nízkej účinnosti liečby, rýchleho rastu nádoru a so zvýšeným nepríjemným pocitom, ako aj v prípade, že uzlík vyvoláva ťažké krvácanie a ohrozuje anémiu, odbúravanie nádorov sa odporúča pre ženy - myomektómiu. Liečba nádorov chirurgickým zákrokom sa vykonáva rôznymi spôsobmi - pomocou laparoskopie, celiakcie a hysteresektoskopie.
Benígne nádory nepredstavujú vážne ohrozenie zdravia a života ženy, ale môžu spôsobiť nepríjemné pocity. Ich symptómy nie sú vždy zrejmé, čo komplikuje autodiagnostiku. Pravidelné návštevy gynekológa umožnia čas identifikovať patológiu a podniknúť kroky. Lekár predpíše liečbu zameranú na potlačenie rastu uzliny alebo odporúča jeho odstránenie bezpečnými prostriedkami.
V dolnej časti maternice žien podmienene prideľuje telo, ktoré sa nazýva krčka maternice. Môže mať iný tvar v závislosti od toho, či žena porodila alebo nie. V prvom prípade má telo tvar kužeľa a po narodení dieťaťa má tvar valca. Cervix vstupuje do vagíny trochu a na tomto mieste je pokrytý plochým epitelom.
Je to epitel, ktorý vo väčšine prípadov prechádza bunkovou transformáciou, v dôsledku ktorej sa vyvíja rakovina krčka maternice.
Všeobecné charakteristiky choroby
Rakovina krčka maternice je novotvar orgánov ženských pohlavných orgánov, ktorý má malígny charakter. Rozvíja sa u žien spravidla vo veku vyhynutia reprodukčnej funkcie. Podľa celosvetových štúdií je to jedna z najčastejších diagnostikovaných ochorení.
Vyvinie sa, ako sa už uviedlo, v bunkách epiteliálnej vrstvy, ktorá pokrýva celý krček maternice. Každý rok počúvajú takúto diagnózu až pol milióna žien na celom svete. Nedávno onkológia začali znieť poplach, pretože rakovina krčka maternice sa začína diagnostikovať u žien, ktorých vek nedosahuje štyridsaťročnú známku.
Preto je ohrozený väčší počet žien. Príčiny ochorenia môžu byť odlišné. Len odborníci na klinike, ktorá sa špecializuje na onkologické ochorenia, ich môžu nainštalovať a poskytnúť plnú pomoc.
Prečo sa vyskytuje?
Podobne ako u iných druhov rakoviny sú hlavnými rizikovými faktormi aj starší vek. Tiež znečistenie životného prostredia, emisie nebezpečných odvetví vytvárajú podmienky, kvôli ktorým sa vyvíja rakovina krčka maternice.
Podľa štatistík sa v prevažnej väčšine prípadov rakovina krčka maternice u žien vyvíja v dôsledku infekcie papilomavírusom.
HPV má mnoho úprav, ale pre ženy, ktoré sú najnebezpečnejšie, sú 16 a 18 jeho kmeňov, vedú k vzniku ochorenia.
Toto ochorenie sa však podľa onkológie vyvíja aj z nasledujúcich dôvodov:

Vyššie uvedené rizikové faktory zvyšujú len pravdepodobnosť vývoja nádorových buniek, čo však neznamená, že rakovina krčka maternice sa nemôže vyvinúť u tých, ktorí postupujú opatrne. Príznaky rakoviny krčka maternice môžu byť zistené u žien s dobrým zdravotným stavom, pretože v niektorých prípadoch sa genetická predispozícia stáva aktivátorom vývoja nádorových buniek.
Ako to vyzerá?
Mnoho ľudí sa pýta - čo vyzerá rakovina krčka maternice? Tento nádor má svoje korene v prekanceróznych podmienkach, ktoré zahŕňajú:
Bohužiaľ, ochorenie sa v mnohých prípadoch vyskytuje bez prejavov jasných symptómov. Iba po vyšetrení lekárom a ultrazvukovým vyšetrením možno získať informácie, ktoré určia nielen samotnú onkológiu, ale aj štádium rakoviny krčka maternice.
Štúdie, ktoré sa pravidelne vykonávajú, naznačujú, že priemerná doba transformácie z premenených buniek na rakovinu trvá od 2 do 15 rokov.
 Faktory, ktoré ovplyvňujú dĺžku tohto obdobia, môžu byť odlišné. Následný prechod od prvého štádia rakoviny krčka maternice až po koncovku môže trvať 1-2 roky. Ak sa liečia, výrazne sa zvyšuje doba.
Faktory, ktoré ovplyvňujú dĺžku tohto obdobia, môžu byť odlišné. Následný prechod od prvého štádia rakoviny krčka maternice až po koncovku môže trvať 1-2 roky. Ak sa liečia, výrazne sa zvyšuje doba.
V počiatočnom štádiu sa nádor vyskytuje iba na samotnom krku a neskôr vývoj ochorenia vedie k vzniku nádorových uzlín - metastáz. Metastázy sa vyskytujú v dôsledku klíčenia nádorových buniek v lymfatických uzlinách, kde bunky vstupujú s prietokom lymfy.
Symptómy a diagnostika
Vedieť, ako sa prejavuje rakovina krčka maternice, umožní identifikáciu problému v počiatočnom štádiu a liečba bude jednoduchšia. Prvé príznaky rakoviny krčka maternice môžu byť diagnostikované gynekológom počas rutinného vyšetrenia pacienta.
Hlavné príznaky, ktoré vám umožňujú odpovedať na otázku, ako určiť rakovinu krčka maternice, sú:

V onkológii sú uvedené príznaky identifikované takmer u každého pacienta. Pri návšteve gynekológa v pravidelnom oddelení by ste mali tiež uviesť príslušné príznaky, ak nejaké existujú. Príznaky v počiatočnom štádiu ochorenia sa však neprejavujú.
Ak žena má príznaky uvedené vyššie, diagnostika na onkológiu sa vykonáva. Vo väčšine prípadov však problém môže zistiť bežný gynekológ počas vyšetrenia. Kontrola je nasledovná:
V niektorých prípadoch, ak je stav maternice podozrivý, diagnóza sa vykonáva vykonaním biopsie. Odhadnuté nádory a bunky povrchu maternice sa odoberú na ďalšie histologické vyšetrenie.
Je dôležité poznamenať, že klinika, ktorá nemá onkológiu, nevykonáva ďalšie vyšetrenia, pretože len skúsený onkológ ju bude schopný liečiť.
Ak máte podozrenie, gynekológ odošle pacienta do onkológie, kde sa uskutočnia štúdie a zohľadnia sa všetky rizikové faktory.
Existuje špeciálny test, ktorý vám umožňuje určiť tvorbu rakovinových buniek. Zistené rizikové faktory určujú, že všetky ženy po 40 rokoch by mali pravidelne podstupovať podobnú štúdiu na zistenie choroby v počiatočnom štádiu.
 Metóda výskumu sa nazýva cytologická. Medzi jeho funkcie patrí:
Metóda výskumu sa nazýva cytologická. Medzi jeho funkcie patrí:
- Na križovatke krčka maternice a pošvy sa odoberie škvrna s malou tyčinkou.
- Roztok sa zafarbia činidlom vo zvláštnej farbe a skúma sa pod mikroskopom.
- Ak je získaná vzorka pozitívna, to znamená potvrdenie tvorby rakovinových buniek, potom sa môžu vykonať ďalšie štúdie (histológia, CT).
V niektorých prípadoch sa ako vyšetrenie priraďuje aj ultrazvuk. Často sa však táto metóda používa na potvrdenie prítomnosti útvarov a určenie ich veľkosti, pretože v počiatočnom štádiu sa nemusí objaviť.
Druhy rakoviny krčka maternice
Existujú rôzne typy rakoviny krčka maternice:
Rizikové faktory uvedené vyššie nerozhodujú, ktorý typ nádoru sa vyvinie.
Klasifikácia TNM
Klasifikácia rakoviny krčka maternice je založená na tom, ako nádor rastie:
Exofytná forma je charakterizovaná klíčením vo vaginálnej dutine. Funkciou tohto formulára je, že ho možno identifikovať v rôznych štádiách vývoja vrátane pôvodného vývoja. Zvyčajne je ľahšie liečiť rakovinu v počiatočnom štádiu a účinky tiež majú menší vplyv na zdravie. Tento formulár je bežnejší.
Endofytický typ sa prejavuje tým, že spôsobuje rast formácií hlboko do krku. Externé zmeny môžu diagnostikovať ochorenie len v neskorom štádiu rakoviny.
Zmiešaný typ je pomerne zriedkavý, pretože je charakterizovaný kombináciou niekoľkých histologických typov nádoru. V tomto prípade nie sú metastázy zriedkavé. Rizikové faktory pre tento druh rakoviny určujú, že šanca na jej formovanie je veľmi malá.
Tabuľka založená na systéme TNM sa používa na výber liečebného algoritmu (predpis, potreba chirurgického zákroku) a prognózy priebehu ochorenia.
 V súlade s týmito ukazovateľmi sa rakovina bude liečiť:
V súlade s týmito ukazovateľmi sa rakovina bude liečiť:
- T - maximálny priemer nádoru.
- N - určuje, či existujú metastázy v blízkych lymfatických uzlinách. Takisto sa berie do úvahy veľkosť metastáz.
- M - určuje, či existujú metastázy v vzdialených lymfatických uzlinách alebo na vnútorných orgánoch. Metastázy sa podrobne skúmajú aj na určenie ich veľkosti.
Rôzne faktory ovplyvňujú skutočnosť, že výsledkom vzniku nádoru je výskyt metastáz. Systém TNM sa používa pri kontrole údajov z inšpekcií alebo iných prieskumov.
Klasifikácia podľa miesta
S cieľom účinne liečiť rakovinu a jej následky by mal byť typ ochorenia starostlivo určený. Vo vzťahu k umiestneniu počiatočného zamerania možno rozlíšiť túto klasifikáciu:
- Zranenie vo vaginálnej časti.
- Zranenie v cervikálnom kanáli alebo vnútri cervixu.
To možno určiť vykonaním ultrazvukového vyšetrenia. Výsledné obrázky nám umožňujú určiť, kde nastane rast nádoru.
Etapy, charakteristiky vývoja a liečby
Existuje päť etáp a viac ako tucet podstáv vývoja. Etapy rakoviny krčka maternice sú rôzne veľké, prevalencia v tele, príznaky, čas vývoja. Každý z nich sa musí zaobchádzať a jeho následky by mali byť založené na samostatných metódach. Nasledujúce štádiá vývoja nádoru sú rozlíšené:
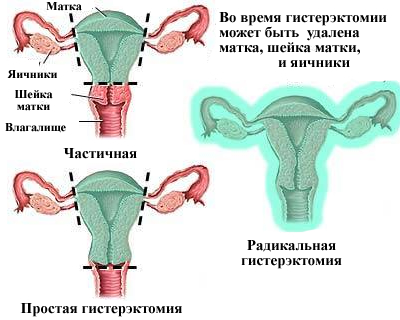
Používa sa aj iná metóda klasifikácie. Rozdiely sú iba v notácii. Pre každú fázu vývoja nádoru sa vyvinula liečba predpisovaním.
 Mnoho faktorov určuje, či je možné liečiť rakovinu krčka maternice ľudovými liekmi alebo liekmi. Stojí za zmienku, že v tomto prípade je pri používaní tradičných metód riziko prakticky nevyhnutné. Recept na liečbu choroby závisí od jej štádia vývoja. Je možné vyliečiť? V prvých dvoch štádiách je pravdepodobnosť úplného vyliečenia viac ako 60%.
Mnoho faktorov určuje, či je možné liečiť rakovinu krčka maternice ľudovými liekmi alebo liekmi. Stojí za zmienku, že v tomto prípade je pri používaní tradičných metód riziko prakticky nevyhnutné. Recept na liečbu choroby závisí od jej štádia vývoja. Je možné vyliečiť? V prvých dvoch štádiách je pravdepodobnosť úplného vyliečenia viac ako 60%.
Na liečbu rakoviny krčka maternice sa na ich príprave pripravuje množstvo ľudových liečiv a receptov - to sú hemlock, celandín a kurkuma. Najpopulárnejšou metódou ľudovej liečby je expozícia sódy.
Táto metóda poskytuje liečbu rakoviny sódy, a to ako lokálne, tak aj vnútorne. Liečba sóda bola najprv navrhnutá talianskym lekárom Simonciniom.
Podľa jeho teórie expozícia sódy zabraňuje reprodukcii huby Candida, ktorá ovplyvňuje vývoj malígnych nádorov.
Oficiálne sodíková medicína neuznáva. Mnoho pacientov sa však domnieva, že ide o sódu, ktorá môže znížiť riziko vzniku rakoviny. A hoci účinnosť metódy nie je preukázaná, je isté, že účinok sódy na pečenie nemá nepriaznivý vplyv na zdravie.
 Tradičné ošetrenie zahŕňa použitie prevádzkových aj konzervatívnych metód.
Tradičné ošetrenie zahŕňa použitie prevádzkových aj konzervatívnych metód.
V prvej fáze použite nasledujúce metódy liečby:
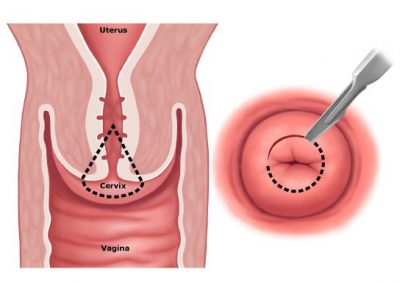
- Conization, ktorý odstráni postihnutú oblasť.
- Hysterektómii.
- Odstránenie maternice.
Riziko opakovaného výskytu v prípade konízy je prakticky nevyhnutné, a preto sa vykonáva pravidelné vyšetrenie.
V druhej fáze sa vykonáva vonkajšie a vnútorné ožarovanie, radikálna trachelektómia.
V treťom a prechodnom štádiu sa kombinujú takmer všetky spôsoby liečby, ako aj chemoterapia s cisplatinou.
 Posledná fáza je vo väčšine prípadov nevyliečiteľná. Chemoterapia alebo rádioterapia môžu byť použité iba na udržanie života pacienta.
Posledná fáza je vo väčšine prípadov nevyliečiteľná. Chemoterapia alebo rádioterapia môžu byť použité iba na udržanie života pacienta.
Zdravotný recept pre mnohých - včasná kontrola na identifikáciu recidívy alebo komplikácií. Toto by sa malo vykonať každé tri mesiace počas dvoch rokov. Moderná medicína môže vyliečiť rakovinu prvého a druhého stupňa, tretí a prechodný sa môže liečiť, ale šance na úspech sú omnoho menej. Štvrtá fáza je, bohužiaľ, stále ťažko liečiteľná, a preto je veľmi dôležité, aby sa choroba zistila včas, zatiaľ čo terapia je možná.















